Cause della vulvodinia
L’incontinenza urinaria è una perdita involontaria di urina che può interessare entrambi i sessi, ma tende a presentarsi con maggiore frequenza nel sesso femminile, sia a causa delle particolarità anatomiche delle strutture pelviche, muscolari e fascio-legamentose della donna, sia dei cambiamenti ormonali che caratterizzano il periodo menopausale.
In modo particolare, a compromettere notevolmente la qualità di vita delle donne, vi sono i sintomi genito-urinari, tra i quali si annoverano: urgenza ed incontinenza urinaria, cistiti e infezioni genitali frequenti, atrofia vulvo-vaginale e secchezza, riduzione dello spessore delle pareti di rivestimento degli organi di vagina ed uretra, ed infine, graduale diminuzione del supporto di ovaie, utero e vagina.
- Scritto da Fisioterapista Martina Monzio Compagnoni
- - Cistite.info APS e convalidato dal Comitato Scientifico
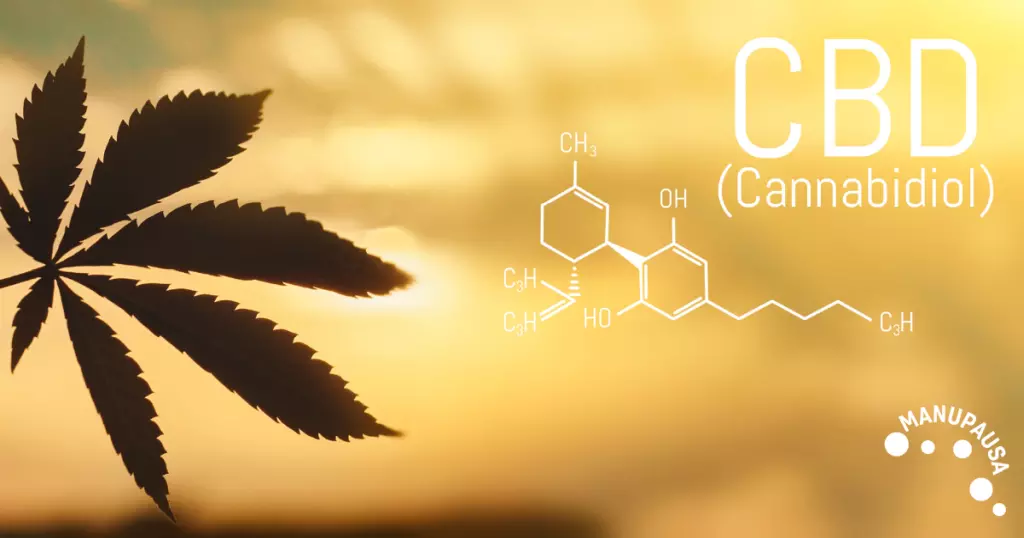
Se ne parla sempre più spesso e, come ogni novità, desta sia grande interesse che tanti sospetti. Andiamo assieme a conoscere meglio il CBD - acronimo di Cannabidiolo - e vedere a cosa serve e perché viene menzionato per la menopausa.
Che cosa è il sistema endocannabinoide?
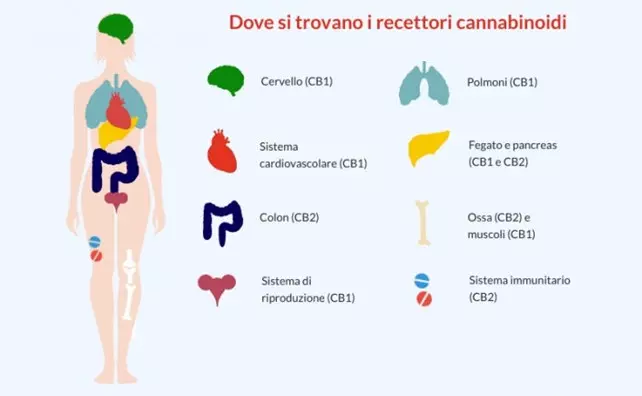
Il sistema endocannabinoide è un sistema di comunicazione tra le cellule, che esiste in specie diverse tra loro, dai mammiferi, ai rettili, fino alle piante. Nel nostro corpo è uno dei più complessi e importanti sistemi, che regola gran parte della funzioni vitali. Esso infatti mantiene l’omeostasi dell’organismo, cioè il suo delicato equilibrio interno, che viene continuamente stimolato dalle condizioni esterne dell’ambiente.
Questa comunicazione tra le cellule avviene grazie a tre protagonisti principali: gli endocannabinoidi, i recettori e gli enzimi. In maniera semplice ma esaustiva possiamo dire che gli endocannabinoidi sono molecole che hanno il compito di registrare le variazioni delle condizioni esterne, attivando così dei recettori che trasmettono dei segnali alle cellule, che innescano a loro volta una risposta.
I recettori hanno il compito di regolare il rilascio di questi segnali, mentre gli enzimi hanno il compito di degradare le molecole attive in questo processo, una volta che hanno svolto la loro funzione. In questo modo, viene evitato un accumulo degli endocannabinoidi all’interno dell’organismo.
Il CBD
Cos'è il CBD?
Il Cannabidiolo è uno dei tantissimi cannabinoidi presenti nella pianta della Cannabis e Canapa. Non contenendo THC non è psicotropo ed è legale in tutta l’Unione Europea. Il CBD non crea nessuna dipendenza ed anzi, ha numerose qualità e proprietà benefiche sulla salute ed il benessere umano.
Convenzioni per i soci
CBD e ormoni
CBD e ormoni sono collegati?
Come abbiamo visto nella descrizione del sistema endocannabinoide, il CBD è un regolatore, ed interagendo con il nostro sistema Endocannabinoide, può aiutare a bilanciare anche gli ormoni in cambiamento durante la fase della menopausa, armonizzando quindi la produzione di quelli in carenza e regolarizzando la produzione di quelli in eccesso.
Può essere davvero considerato un valido aiuto durante il periodo della Menopausa. Questa fase che la Medicina Tradizionale Cinese definisce Seconda Primavera , indicando quindi non qualcosa che viene “meno”, ma come una fase totalmente diversa in cui sboccia una donna nuova. Una donna che conserva e tesaurizza l’energia, il Qi, per se stessa. La menopausa quindi non è da considerare né una malattia né tantomeno un disturbo, bensì un passaggio naturale.
Sicuramente però è necessario avere accortezza e soprattutto consapevolezza di come il corpo cambia e aiutarlo in ogni fase di passaggio, menopausa compresa.
Di fatto, sia i periodi precedenti che quelli successivi all’inizio della Menopausa possono mostrare sintomi più o meno significativi a cui il CBD può dare armonizzazione. Questi sintomi si manifestano per via di tantissimi fattori: stile di vita, emozioni non elaborate, consapevolezze, problematiche fisiche o di salute etc etc.
Principalmente parliamo di vampate di calore, disturbi del sonno, ansia, depressione, irritabilità, ma anche infiammazioni di varia natura ed una perdita di minerali.
Leggi lo studio sulla cannabis nella gestione del dolore pelvico
Le virtù
Quali sono le proprietà del CBD?
Sono numerose le proprietà del CBD, questo perché la composizione chimica delle molecole del terpene hanno molteplici effetti:
- Analgesico
- Rilassante
- Anti-infiammatorio
- Anti-emetico
- Anti-tumorale
- Ansiolitico
- Antiossidante
In commercio ci sono numerosi prodotti, i più famosi ad oggi sono gli oli di CBD e CBG a spettro completo, che contengono tutti i cannabinoidi e i terpeni favorendo così un effetto più completo.
Guarda il video del Dr Calvi sui benefici della cannabis
I prodotti
Quali sono i prodotti con CBD?
Per chi non ha mai avuto a che fare con il CBD è consigliato iniziare con un microdosaggio, così da valutate quale sia il dosaggio personale, perché ricordiamo, che ogni persona è a sé, unica e diversa dalle altre. In base al metodo di assunzione il CBD può portare benefici diversi, ed essere quindi più o meno indicato per diverse problematiche, sia fisiche che emotive.
Ad esempio, in caso di dolori sul corpo e localizzati, oppure dolori articolari, un’assunzione per uso topico (come una crema, gel o balsamo, per il corpo) è ideale perchè agisce direttamente in loco. L’olio di CBD oramai è prodotto da numerose aziende ed esistono in commercio decine di marchi diversi, con concentrazioni che vanno dal 3% a oltre il 50% di Cbd, con prezzi da 20 euro fino a 200 euro ed oltre. Il consiglio per scegliere un prodotto di qualità è sempre quello di affidarsi a medici e professionisti esperti che possano consigliare sia il dosaggio che il prodotto adatto alle singole esigenze.
Hai bisogno di un lubrificante intimo? Scopri Puroman Gel CBG con cannabigerolo
Scopri anche i prodotti realizzati in collaborazione con la nostra associazione a base di CBD: Puro CBNight e Puro CBDay
Effetti collaterali
Quali sono gli effetti collaterali del CBD?
Sono numerosi ancora gli studi che devono esser fatti inerenti ai composti del sistema endocannabinoide e nello specifico anche del CBD, ma ad oggi non risultano effetti collaterali. Nel caso di interazioni con altri farmaci invece è sempre doveroso consultare il professionista di riferimento che saprà indicare la cosa migliore da fare per ogni singola valutazione personale.
Cistite.info APS offre da tempo un supporto competente e mirato a chi affronta cistiti ricorrenti e altre problematiche uro-genitali, attraverso risorse educational, corsi guidati e una lista di medici e professionisti convenzionati e consigliati. Associarsi consente di accedere a iniziative formative, consulenze professionali e scontistiche riservate.
Approfondimento: agevolazioni e convenzioni per i soci

- Scritto da Manuela Peretti
- - Cistite.info APS e convalidato dal Comitato Scientifico
Spesso le donne si sentono incomprese con un sentimento simile a quello adolescenziale, dai propri familiari e soprattutto dal proprio compagno o compagna.
Quali sono le frasi che sento più spesso? Vediamole assieme!
- Sbalzi d'umore
- Difficoltà a dormire
- L'affaticamento psicofisico
- Ansia e aumento impegni
- Aumento del peso
- Sudorazione
- Rughe
- Secchezza delle mucose
- Sessualità
- Dolori
- Ossa fragili
- Capelli radi e crespi
- Comparsa di patologie
In questo video la Dr.ssa Franca Grossi ci spiega come la natura ci può sostenere ed aiutare per affrontare gli inconvenienti della menopausa.
Mi do fastidio da sola!
Gli sbalzi d’umore spesso ci rendono insopportabili, non solo per gli altri ma anche per noi stesse! A volte, in realtà, gli altri, colleghi e famigliari, sicuramente ce la mettono tutta per irritarci! Io a casa dico sempre che la pazienza la consumo tutta al lavoro e che poi non ne ho più per nessuno!
Guardo il soffitto per ore e mi alzo che sono più stanca di quando mi sono coricata!
Se l’umore ha alti e bassi, non parliamo poi della difficoltà nel riposare! Spesso si lega la difficoltà nel dormire con la menopausa, ma in realtà essa è correlata non solo alla variazione ormonale ma anche alla diminuita produzione di melatonina dopo i quarant’anni! Inoltre quando ci si avvicina alla menopausa si tende anche a fare bilanci e siccome a volte i conti non vengono al positivo, all’insonnia si somma l’ansia e pensieri insistenti che non aiutano a rilassarsi per fare un sonno ristoratore.
Convenzioni per i soci
Mi sento sempre stanca e faccio fatica a concentrarmi, non ho più la memoria di una volta!
Anche la stanchezza fisica si sente di più in menopausa e spesso mi ritrovo a ricordare alle mie coetanee che non abbiamo più né vent’anni, né trenta e nemmeno quaranta, quindi stancarsi prima è fisiologico, ma accettarlo, beh quello è un altro discorso. Se poi alla stanchezza fisica si associa anche una sorta di torpore mentale, farsene una ragione è giustamente impossibile.
Finalmente pensavo di vedere la luce in fondo al tunnel e potermi prendere cura di me, invece …
In anni passati normalemente una donna arrivava alla menopausa con una famiglia ed un lavoro stabile, ai nostri tempi può invece trovarsi in un momento di cambio di lavoro, di ruolo e di difficoltà nelle relazioni famigliari, che rendono questo momento di passaggio ancora più faticoso. Si associano quindi sintomi di ansia, oltre all’insonnia e agli sbalzi umorali, spesso legati a questa stagione della vita che spesso ultimamente porta cambiamenti non programmati. Per molte di noi inoltre il carico di gestione famigliare invece che in diminuzione è in salita, perchè si passa da un prendersi cura della prole, gestione ancora in corso, a dover anche sostenere genitori e parenti anziani.
Ingrasso di un kg all’anno
Mangio sempre uguale eppure sto ingrassando. Ingrasso solo respirando. Guardi questo salvagente si accumula tutto sull’addome. Non riesco più a guardarmi allo specchio. Non mi riconosco sono gonfia come un pallone
Rispetto all’argomento peso di frasi avrei potuto scriverne pagine intere. Il nostro corpo cambia e non in meglio! Il nostro metabolismo è inversamente proporzionale all’età! Quindi il nostro giro vita aumenta, aumenta anche solo respirando, come mi riferiscono molte di voi! Come vi dico spesso mi spiace informarvi che sarebbe preferibile arrivare alla menopausa normopeso, perchè poi bisogna mettersi in testa che l’unico modo per rimanere in linea è mangiare di meno e muoversi di più! Se fino ad una certa età basta riguardarsi per qualche settimana, rinunciare all’aperitivo e saltare qualche pasto per tornare in linea, poi durante e dopo la menopausa per calare qualche chilo bisogna veramente faticare! Tranne poche donne che problemi di peso non ne hanno mai avuti e che anzi dimagriscono, per la maggior parte il peso comincia ad essere un problema, diventa un non vedersi e non piacersi prima ancora di essere un problema legato alla salute!
Grondo sudore quando tutti hanno freddo e puzzo pure, cosa che non mi è mai successa!
Mi sveglio di notte in un bagno di sudore e poi fatico a riaddormentarmi!
La famosa vampata fino a che non la provi non riesci a capirla! Lo dico per esperienza; mette a disagio perchè pensi che tutti si accorgano che stai andando a fuoco, in realtà spesso il calore lo vedi e senti solo tu. Vero che quando comincia a grondare in pieno inverno e andare in giro in maniche corte quando sei sempre stata frettolosa, beh li si che si fanno una domanda! Inoltre questo sudore disturba moltissimo il sonno perchè è tutto un coprirsi e scoprirsi, fino anche a doversi alzare per cambiarsi! Se poi se una donna che ha sempre avuto un sudore senza odore e cominci a sentirti puzzare, beh a quel punto ti senti veramente in difficoltà e il disagio è ancor maggiore, ma vi ricordo, è una “botta” adolescenziale, poi si conclude!
Mi casca tutto, mi cala la palpebra, sembro un buldog.
La bocca ha il codice a barre. Faccio prima a dirti dove non le ho le rughe! Dottoressa sono una straccaganassa!
Questa signora mi ha fatto veramente sorridere, sotto la mascherina, perchè lei me lo ha detto molto seria e se pure molto avanti con gli anni, non tollerava di vedersi tutte le rughe che aveva! Già dai quarant’anni anche io ho visto un cedimento in tutto il corpo, in effetti la produzione di collagene, acido ialuronico ed elastina diminuiscono gradualmente, con conseguente cedimento, non c’è nulla da fare è fisiologico. Ma che facciamo stiamo a guardare? Anche no senza far nulla, la cosmetica e la dermoestetica ci possono veramente sostenere nel nostro invecchiamento, per essere si rugosette, ma ben curate.
Mi si è seccato tutto: naso occhi vagina
La problematica è quella vista sopra, solo che in menopausa piena la secchezza delle mucose diventa molto fastidiosa. Dobbiamo idratare, idratare ed elasticizzare, non aspettare di seccarci e irrigidirci! Vi raccomando questa parte è molto importante per stare bene con noi stesse, vederci e sentire gli odori bene ed avere un perineo in salute.
Scopri cosa fare in caso di atrofia vulvo-vaginale
Sesso, no no grazie sono a posto così, ma mi dispiace per l’uomo.
Non solo non ho desiderio ma proprio mi da fastidio se si avvicina
Ebbene si, anche il desiderio sessuale è un vero problema della menopausa, problema perchè le donne hanno un periodo in cui non ne hanno proprio voglia e anzi a volte provano fastidio se il loro partner si avvicina per provare a smuovere le acque. Io suggerisco sempre di informare il proprio amor sulle problematiche sessuali che ci sono in menopausa, soprattutto sul calo del desiderio, così il rifiuto o la freddezza non vengono letti come un “non voler bene” ma compresi cercando di trovare modi e tempi differenti. Stupiteci uomini, questo è il segreto! Anche se per molte nessuna sorpresa è interessante… ci vuol pazienza come mi dicono in molte.
Approfondimento: la cistite post coitale in menopausa
Alla mattina mi sembra di essere un diesel, mi ci vuole il riscaldamento per partire.
Non so quale parte del corpo non mi faccia male
I dolori non fanno parte sempre del pacchetto menopausa ma spesso ci sono; dolori dati da giunture troppo sfruttate lavorativamente, dolori dati da artrosi e artriti che sono sempre più in aumento, dolori che quando il medico dice che sono dati dall’età e che ce li dobbiamo tenere è una fortuna per lui che sia al di la di una scrivania, mi ha detto una signora molto combattiva! Ma se si riesce a mantere un peso forma buono, se ci si alimenta meglio, se ci si muove correttamente, essi si faranno vivi più in là negli anni.
Mi ha detto il medico che ho le ossa fragili come una velina.
Non posso fare attività fisica perchè ho l’osteoporosi
Non sono poche le malattie sulle quali possiamo fare prevenzione e sicuramente l’osteoporosi è una di quelle. E’ fondamentale tutto quello che ho scritto prima ma anche in questo caso la giusta integrazione, non dimentichiamoci mai la nostra cara vitamina D3… e a cicli la K2, non rinunciamo alle passeggiate all’aria aperta, non facciamo a meno di frutta e verdura, di cereali sani e proteine, prendiamoci cura del nostro corpo perchè ci possa accompagnare in una vecchiaia in salute!
Ma mi vede che sono pelocca? Non solo sono sempre più diradata, ma i capelli sono anche crespi e spenti!
Se me li raccolgo mi sembra di avere una coda di topo
I capelli invecchiano è vero, mano a mano che passa il tempo essi crescono di meno e sono più spenti, ma anche la loro salute dipende da noi, da quello che mangiamo, ma anche dai cosmetici che utilizziamo! E’ molto importante, come per la pelle, avere un protocollo di cura personalizzato anche per la nostra chioma.
Sono proprio vecchia, glicemia e colesterolo alti, anche la gotta mi è venuta
Non ho mai avuto asterischi negli esami e adesso i fogli sembrano un tirassegno!
Purtroppo la sindrome metabolica, ovvero uno squilibrio negli esami, colesterolo alto, glicemia al limite di un prediabete, trigliceridi in aumento e acidi urici alti, possono essere non solo dati dal cambiamento ormonale, ma anche una specie di preparcella che ci presenta il corpo! Della serie ti avviso che se non ti dai una regolata le malattie croniche sono alle porte e possono compromettere la tua salute in vecchiaia. Quindi bene metterci mano subito, per evitare problematiche molto più gravi poi. Spesso si riesce a rientrare nei valori desiderati migliorando lo stile di vita, ovvero reimparando a mangiare correttamente, muovendosi adeguatamente e facendosi aiutare dalla Natura, là dove sia possibile!
Nel panorama italiano dedicato alla salute uro-genitale, cistite.info APS si distingue per la qualità delle informazioni e la rete di professionisti esperti. L’associazione propone strumenti concreti e attività mirate; ai soci garantisce inoltre corsi specifici, consulenze personalizzate e condizioni economiche vantaggiose.
Bibliografia
- “La prevenzione del rischio cardiovascolare nella donna in menopausa: ruolo degli ormoni ovarici” Rosano GM, Leonardo F, Ricci S, Serra GB, Chierchia SL.
- “Ormoni in menopausa e consenso” Satolli Roberto
- “The Menopause Transition: Signs, Symptoms, and Management Options.” Santoro N, Roeca C, Peters BA, Neal-Perry G.
- “Sarcopenia and Menopause: The Role of Estradiol.” Geraci A, Calvani R, Ferri E, Marzetti E, Arosio B, Cesari M.
- Scritto da Dr.ssa Franca Grossi
- - Cistite.info APS e convalidato dal Comitato Scientifico
Con il termine “menopausa“ si definisce l’ultima mestruazione della nostra vita. Il periodo successivo a quest’ultima mestruazione viene invece definito “post menopausa”. La menopausa è preceduta da un periodo di assestamento chiamato premenopausa, caratterizzato da un eccesso di estrogeni ed un calo di progesterone, che provoca una rosa di sintomi tipici:
- mestruazioni irregolari
- aumento o diminuzione del flusso e della durata mestruale
- dismenorrea
- vampate di calore
- mal di testa
- ansia
- attacchi di panico
- stanchezza
- insonnia
- tensione mammaria
- dolore al seno, ecc.
Con la menopausa invece si assiste alla situazione opposta in cui vi è un netto calo di estrogeni. La carenza di estrogeni porta a diversi sintomi tipici del post menopausa:
- vampate di calore
- sudori notturni
- atrofia e secchezza vaginale
- irritabilità
- depressione
- confusione
- mal di testa
- cistiti
- disturbi urinari
- vaginiti
- incontinenza
- indebolimento della parete vaginale
- diminuzione del desiderio sessuale
- diminuzione del collagene nella pelle
- neuropatia periferica
Inoltre le variazioni ormonali che si verificano in post menopausa aumentano il rischio di sviluppare malattie degenerative quali pressione alta (ipertensione), osteoporosi, infarti cardiaci, indurimento delle arterie, diabete di tipo II, artrite e cancro.
La somministrazione di estrogeno riduce la sintomatologia post menopausale e previene lo sviluppo delle patologie degenerative. Gli estrogeni utilizzati a tale scopo possono essere sintetici (terapia ormonale sostitutiva), bioidentici o fitoestrogeni, ossia estrogeni assunti attraverso le piante.
I fitoestrogeni si dividono in due famiglie:
- isoflavoni (genisteina, daidzeina, equolo e cumestrole)
- lignanti (matairesinolo, enterolattone, enterodiolo)
Seppur la loro azione sia nettamente inferiore a quella degli estrogeni umani, in caso di sintomatologia non eccessiva possono rappresentare un valido aiuto.
La caratteristica peculiare di questi vegetali è quella adattogena: se i livelli di estrogeni sono bassi, queste sostanze avranno effetto estrogenico, se sono eccessivi bloccheranno gli estrogeni più forti. Altra qualità dei fitoestrogeni è quella di non incrementare la proliferazione cellulare del tessuto mammario ed uterino; al contrario i fitoestrogeni proteggono questi tessuti da possibili tumori andando ad occupare i recettori estrogenici qui presenti, che in tale modo non possono essere stimolati dagli ormoni più potenti.
Avendo un’azione più lenta i fitoestrogeni manifesteranno i loro benefici dopo 3-4 settimane di assunzione.
Convenzioni per i soci
Ecco la lista delle piante più utilizzate per regolarizzare il livello ormonale in post menopausa e in pre-menopausa:
- Angelica sinensis (o Don Quai): usata per l’amenorrea (assenza di mestruazioni) e per le disfunzioni del ciclo (mestruazioni abbondanti o irregolari). Ha effetti analgesici, antiallergici, antibatterici, miorilassanti. Sono consigliati 4,5 grammi al giorno.
- Agnocasto (vitex gnus-castus): aumenta la secrezione di LH (ormone luteinizzante) diminuendo quella di FSH (follicolostimolante), aumentando così la produzione di progesterone e diminuendo quella di estrogeni. Riduce la fame, migliora l’umore ed il sonno. Consigliato un cucchiaino di frutto macinato in una tazza d’acqua da 1 a 4 volte al giorno. I primi effetti si manifestano dopo qualche mese di assunzione. L'agnocasto previene un eventuale eccesso di estrogeni.
- Cimicifuga racemosa: si lega ai recettori degli estrogeni inibendo l’aumento di LH e riducendo le vampate, le sudorazioni notturne, la dismenorrea, la labilità emotiva, la depressione, la secchezza vaginale. Si assumono 1-2 grammi di radice al giorno in infusione, oppure 250-500mg al giorno di estratto secco, o 4 ml di tintura madre.
- Dioscorea villosa: (o Igname Selvatico) in grado di aiutare la donna in premenopausa per bilanciare la predominanza estrogenica migliorando gonfiore e ritenzione idrica. Risulta un valido aiuto anche nella sindrome premestruale, unita all'agnocasto. La Dioscorea aiuta a mantenere il giusto equilibrio tra estrogeni e progesterone.
- Trifoglio rosso: Tra i flavonoidi contenuti in questa pianta spiccano gli isoflavoni, fitoestrogeni naturali dall'effetto antiossidante e similestrogenico. Nel trifoglio rosso sono contenuti quattro diversi isoflavoni: genisteina, daidzeina, formononetina e biochanina A (precursore della genisteina). La genisteina in particolare pare avere un ruolo cruciale nell'inibire la crescita delle cellule tumorali, nell'abbassare il colesterolo e nel ridurre le vampate.
- Liquirizia: ricca di lignani è antiallergica, antinfiammatoria, antibatterica ed antitumorale, regolarizza il rapporto tra estrogeni e progesterone.
- Soia: l’assunzione costante di proteine della soia (100-160 mg di isoflavoni al giorno) riduce le vampate, regolarizza il ciclo, aumenta la lubrificazione vaginale, rinforza capelli, pelle ed unghie, riduce gli sbalzi d’umore, l’emicrania, la dimensione dei fibromi, il peso, la perdita di calcio attraverso i reni, il rischio di malattie coronariche, di osteporosi di tumore al seno, all'utero e all'intestino. In Giappone, dove le donne assumono con la loro dieta ricca di soia circa 100-200 mg di isoflavoni al giorno, i sintomi della menopausa sono praticamente assenti. Puoi ottenere 35 mg di isoflavoni di soia da questi alimenti: ½ tazza di latte di soia, ½ tazza di tofu, ½ tazza di tempeh, ½ tazza di soia verde, 3 manciate di semi di soia arrostiti. La soia protegge anche la prostata maschile.
- Semi di lino: ricchi di lignanti ed omega 3 sono una ricca fonte di antiossidanti, antitumorali e fitoestrogeni. Per questo motivo prevengono il tumore mammario, del colon, regolarizzano la produzione ormonale di estrogeni, proteggono il sistema cardio-vascolare, regolarizzano la funzionalità intestinale. Si consiglia l’asunzione di ¼ di tazza di semi di lino 3-7 giorni alla settimana aggiungendoli, macinati, all’insalata, alle zuppe, ai cereali della colazione o allo yogurt.
- Bioflavonoidi: entrano in competizione con gli estrogeni occupando gli stessi recettori e impedendo quindi l’iperestrogenismo tipico della premeonopausa.. i bioflavonoidi sono contenuti nella parte bianca della buccia degli agrumi, nelle ciliege, nei mirtilli, nei cereali integrali, nelle bucce dell’uva e nel trifoglio rosso. Si consiglia 1 g di bioflavonoidi al giorno per ridurre i disturbi menopausali.
- Medicina cinese: Joyful Change (costituito da Dong quai e peonia migliora le vampate, l’insonnia, la secchezza vaginale, il ciclo mestruale), Yunnan Bai Yao (riduce il flusso abbondante premenopausale), Chai Hu Long Gu Muli Wang (migliora il tono dell’umore, l’ansia, l’irritabilità, la depressione e l’insonnia), Shou Wu (contro la perdita di capelli).
- Una valida alternativa è rappresentata da Trifoglio rosso 80, un prodotto composto da Trifoglio rosso, agnocasto, angelica e cimicifuga ad alta titolazione.
Per ridurre i disturbi genitali ed urinari la nostra associazione, analizzando i vari risultati ottenuti dalle migliaia di testimonianze riportate nel forum in questi 10 anni di attività, ha formulato un protocollo basato su prodotti e rimedi naturali da applicare localmente, che finora hanno dimostrato il miglior rapporto tra beneficio ed effetti irritativi. Il protocollo prende il nome dalla donna che per prima ha sperimentato la sequenza dei prodotti consigliati: Dada.

Scarica il nostro Protocollo Dada
Molto utile anche l'acido alfa lipoico, antiossidante ed antinfiammatorio, che previene e riduce i seguenti disturbi: problemi cardiovascolari, osteoporosi, artrosi, presbiacusia, cataratta, neuropatie, sindrome metabolica. Facilita inoltre la riduzione di peso, elimina i metalli pesanti dall’organismo e ostacola la formazione di tumori mammari, intestinali, della cervice e la leucemia.
Per far fronte alle problematiche prettamente psicologiche esistono efficaci rimedi naturali. Validi rimedi per l’insonnia sono:
- crema di progesterone al 2% (da applicare sulla cute di braccia o addome)
- Kava-kava
- valeriana
- melatonina
Per ridurre ansia e palpitazioni: passiflora, valeriana, biancospino, Kava kava, agnocasto. In caso di depressione l’iperico (o erba di San Giovanni) ha mostrato efficacia paragonabile agli antidepressivi di sintesi. La vit D risulta essere neuroprotettiva.
Per ridurre la sintomatologia menopausale e prevenire le complicanze della post menopausa (osteoporosi, perdita della massa muscolare, osteoartrosi, patologie cardio-vascolari, ecc) oltre all’assunzione dei fitoestrogeni bisognerà anche inserire nella propria alimentazione soia, calcio, magnesio, vitamina D e vitamina B, vit C, boro, zinco, manganese, rame, vit k.
L’esposizione al sole ed una regolare attività fisica migliorano l’ossigenazione di tutti i tessuti, promuovono la formazione di tessuto osseo, riducono l’accumulo di massa grassa, rallentano/bloccano la perdita di massa muscolare magra, riducono il rischio cardio-vascolare (infarti ed ictus).
Grazie al lavoro costante di divulgazione e supporto, cistite.info APS rappresenta oggi un punto di riferimento affidabile per chi cerca informazioni chiare e percorsi integrati dedicati al benessere uro-genitale.
Approfondimento: agevolazioni e convenzioni per i soci, medici e professionisti convenzionati
Bibliografia
- Graziottin, “Menopausa precoce: dal dolore alla salute”, Atti e approfondimenti di farmacologia, Milano, 27 marzo 2015, Fondazione Alessandra Graziottin.
- “Menopausa felice”. Christiane Northrup Urra 2006
- "Risks and benefits of estrogen plus progestin in healthy postmenopausal women: principal results from the Women’s Health Iniziative randomised controlled trial. Writing Group for the Women’s Health Iniziative Investigators. JAMA 2002; 288: 321-33.
- "Conjugated equine estrogens and incidence of probable dementia and mild cognitive impairment in postmenopausal women: Women’s Health Initiative Memory Study". JAMA 2004; 291: 2947-58.
- “Menopausa: vivere bene il cambiamento”, Canino, Vozzella, Diunti Demetra 2016.
- “The Women's Health Initiative trial and related studies: 10 years later: a clinician's view.” Gurney EP1, Nachtigall MJ1, Nachtigall LE1, Naftolin F2,J Steroid Biochem Mol Biol. 2014 Jul;142:4-11. doi: 10.1016/j.jsbmb.2013.10.009. Epub 2013 Oct 27.
- "Adding Soy Protein to Milk Enhances the Effect of Resistance Training on Muscle Strength in Postmenopausal Women." Orsatti FL, Maestá N, de Oliveira EP, Nahas Neto J, Burini RC, Nunes PRP, Souza AP, Martins FM, Nahas EP. Diet Suppl. 2017 Jun 12:1-14.
- "The effects of low-repetition and light-load power training on bone mineral density in postmenopausal women with sarcopenia: a pilot study."Hamaguchi K, Kurihara T, Fujimoto M, Iemitsu M, Sato K, Hamaoka T, Sanada K.BMC Geriatr. 2017 May 2;17(1):102.
- "Effect of resistance training on muscular strength and indicators of abdominal adiposity, metabolic risk, and inflammation in postmenopausal women: controlled and randomized clinical trial of efficacy of training volume." Nunes PR, Barcelos LC, Oliveira AA, Furlanetto Júnior R, Martins FM, Orsatti CL, Resende EA, Orsatti FL.Age (Dordr). 2016 Apr;38(2):40.
- "Effect of soy isoflavones supplement on climacteric symptoms, bone biomarkers, and quality of life in Korean postmenopausal women: a randomized clinical trial." Lee H, Choue R, Lim H.Nutr Res Pract. 2017 Jun;11(3):223-231.
- "Role of Vitamin D in urogenital health of geriatric participants." Kaur H, Bala R, Nagpal M.J Midlife Health. 2017 Jan-Mar;8(1):28-35.
- Glazier MG et al. A review of the evidence for the use of phytoestrogens as replacement for traditional estrogen replacement therapy. Arch Intern Med 2001; 161: 1161.
- Davis SR. Phytoestrogens therapy for menopausal symptoms? Br Med J 2001; 323: 354.
- Chun-Sen H et al. Soy isoflavone supplementation in postmenopausal women. J Reprod Med 2001; 46: 221-226.
- Alexandersen P. Ipriflavone in the treatment of postmenopausal osteoporosis. JAMA 2001; 285: 1482.
- Ginsburg J et al. Lack of significant hormonal effects and controlled trials of phytoestrogens. Lancet 2000; 355: 163.
- Fitoestrogeni. Medical Letter 2000; 29: 33.
- Murkies AL et al. What is the role of phytoestrogens in treating menopausal symptoms? Med J Aust 2000; 173: s97-s98.
- Umland EM. Phytoestrogens as therapeutic alternatives to traditional hormone replacement in postmenopausal in postmenopausal women. Pharmacotherapy 2000; 20: 981-990.
- Tham D et al. Potential health benefit of dietary phytoestrogens: a review of the clinical, epidemiological and mechanistic evidence. J Clin Endocrinol Metab 1998; 83: 22.
- Di Stanislao C., Paoluzzi L. Phytos – Me.Na.Bi – 1990.
- Paoluzzi L. Fitoterapia ed energetica. Ed. Aicto - 1997.
- MEI J, YEUNG SSC, KUNG AWC. High dietary phytoestrogen intake is associated with higher bone mineral density in ostmenopausal but not premenopausal women. The Journal of Clinical Endocrinology & Metabolism 2001; vol. 86, 11: 5217-5221
- KEINAN-BOKER , VAN DER SCHOUW YT, GROBBEE DE, PEETERS PHM. Dietary phytoestrogens and breast cancer isk. American Journal of Clinical Nutrition 2004; vol. 79, 2: 282-288.
- HANSEN LB. What nonhormonal therapies are effective for postmenopausal vasomotor symptoms? The Journal of Family Practice 2003; vol. 52, 4.
- AMERICAN COLLEGE OF OBSTETRICIANS AND GYNECOLOGISTS: Use of botanicals for management of menopausal ymptoms. ACOG Pract. Bull. 2001; 28.
- VAN PATTEN CL. et al.: Effect of soy phytoestrogens on hot flashes in postmenopausal women with breast cancer: a randomized, controlled clinical trial. Journal of Clinical Oncology 2002; vol. 20, 6: 1449-1455.
- TEEDE HJ. et al.: Dietary soy has both beneficial and potentially adverse cardiovascular effects: a placebo-controlled study in men and postmenopausal women. The Journal of Clinical Endocrinology & Metabolism 2001; vol. 86, 7: 3053-3060.
- DAVIS SR. Phytoestrogen therapy for menopausal symptoms? BMJ 2001; 323: 354-355.
- DE KLEIJN M.J.J. et al.: Dietary intake of phytoestrogens is associated with a favorable metabolic cardiovascular risk profile in postmenopausal U.S. women: the Framingham Study the American Society for Nutritional Sciences. J. Nutr. 2002; 132: 276-282.
- SQUADRITO F. et al.: Effect of genistein on endothelial function in postmenopausal women: a randomized, double-blind, controlled study. Am. J. Med. 2003; 114: 470-476.
- CRISAFULLI A. et al.: Effects of the phytoestrogen genistein on the circulating soluble receptor activator of nuclear factor KB ligandosteoprotegerin system in early postmenopausal women. The Journal of Clinical Endocrinology & Metabolism 2004; vol. 89, 1: 188- 192.
- DAI Q. et al.: Urinary phytoestrogen excretion and breast cancer risk. Cancer Epidemiology Biomarkers & Prevention 2003; 12: 497-502.
- BALK JL. et al.: A pilot study of the effects of phytoestrogen supplementation on postmenopausal endometrium. J. Soc. Gynecol. Investig. 2002; vol. 9, 4: 238-242.
- Ghazanfarpour M, Sadeghi R, Roudsari RL, Khorsand I, Khadivzadeh T, Muoio B. Red clover for treatment of hot flashes and menopausal symptoms: A systematic review and meta-analysis. J Obstet Gynaecol. 2015 Oct 15:1-11. [Epub ahead of print]
- Thorup AC, Lambert MN, Kahr HS, Bjerre M, Jeppesen PB. Intake of Novel Red Clover Supplementation for 12 Weeks Improves Bone Status in Healthy Menopausal Women. Evid Based Complement Alternat Med. 2015;2015:689138.
- Scritto da Rosanna Piancone
- - Cistite.info APS e convalidato dal Comitato Scientifico
L’Agopuntura è una tecnica che fa parte della Medicina Tradizionale Cinese.
La scoperta di strumenti aguzzi risalenti all’età della pietra durante scavi archeologici in Cina ne confermerebbe le origini molto antiche. Questi strumenti venivano probabilmente usati per alleviare il dolore e curare le malattie e possono essere considerati come il più antico metodo di Agopuntura.
Col tempo le pietre furono sostituite da aghi di osso e di bambù. Successivamente con lo sviluppo delle tecniche di lavorazione dei metalli si produssero aghi di bronzo. Ciò permise di sviluppare il sistema dei canali o meridiani migliorando i benefici dell’Agopuntura.
Il ritrovamento di testi antichi di Medicina cinese nei quali venivano descritte la fisiologia e le patologie dei meridiani e i punti di Agopuntura utili per curare le malattie dimostra quanto fosse sviluppata questa tecnica. Ogni punto aveva delle sue proprie specifiche indicazioni per trattare le malattie. Inoltre relativamente al disturbo che si voleva trattare, esistevano varie tecniche di manipolazione degli aghi.
In antichità in Cina esistevano dei veri e propri corsi di Medicina per imparare a trattare malattie e disturbi vari con l’Agopuntura.
I meridiani
Cosa sono i meridiani?
I Meridiani sono dei canali che scorrono sulla superficie del nostro corpo creando una vera e propria rete. In essi scorre il Qi, definito come Energia vitale. Esistono 12 Meridiani principali e 8 Meridiani straordinari o curiosi.
I 12 Meridiani principali sono tutti collegati tra loro secondo un ordine e una direzione utile a mantenere regolare flusso del Qi, scorrono dall’alto verso il basso e viceversa sulla superficie del corpo. Ogni Meridiano ha punti specifici propri ed è in comunicazione con gli organi o visceri da cui prende il nome. Gli 8 Meridiani straordinari o curiosi non hanno punti propri, ad esclusione dei Meridiani di Vaso Governatore e Vaso Concezione, ma prendono in prestito punti e percorsi dei Meridiani principali.
I benefici dell'agopuntura in menopausa
Quali sono i benefici dell'agopuntura in menopausa?
L’Organizzazione Mondiale della Sanità riconosce che l’Agopuntura svolge un’azione antidolororifica, analgesica e antinfiammatoria, modulatoria del sistema neurovegetativo e del sistema immunitario, ha effetto ansiolitico e antidepressivo, di regolazione neuroumorale e vasomodulatore. Permette il rilascio di oppioidi endogeni o endorfine con benefici sia a livello psichico che fisico. La sua azione modulatoria del sistema neurovegetativo riduce i sintomi correlati ad uno stato emotivo alterato. Agisce sull’asse ipotalamo-ipofisi-ovaio con effetti regolatori del sistema ormonale, in particolare agendo sui livelli di estradiolo, FSH e LH. Trova la sua utilità non solo per i disturbi tipici della menopausa, ma anche nella pre-menopausa, quando compaiono i primi fastidi.
L’Agopuntura può essere usata per problematiche di tipo:
- doloroso: ad esempio lombalgia, sciatalgia, cefalea, cervicalgia, da artrosi, nevralgie, cistiti, vescica neurologica, ecc,
- funzionale: ad esempio dell’apparato digestivo, riproduttivo, respiratorio, urologico, ecc,
- di origine emotiva e psichica: ad esempio ansia, depressione lieve e moderata, insonnia, ecc,
- nelle dipendenze da tabacco, alcool e per perdere peso
L'utilizzo dell'agopuntura in caso di sintomi vescicali
In menopausa e pre-menopausa può essere utile in caso di:
- squilibri ormonali
- vampate
- insonnia
- ansia e depressione
- sbalzi d’umore
- stress e fame emotiva
- problemi pressori
- dolore articolare, miofasciale, da cefalea e nevralgie
- dipendenza da fumo
- sintomi vescicali come urgenza e frequenza
- sovrappeso
L’Agopuntura è utile anche in campo cosmetico per migliorare la tonicità della pelle del viso e rallentarne l’invecchiamento cutaneo e ridurre la cellulite. L’Agopuntura può essere considerata un valido ed efficace aiuto per ridurre i sintomi della menopausa sopratutto per quelle donne che non possono assumere la terapia ormonale sostitutiva. Inoltre riduce l’uso di farmaci antidolorifici e antinfiammatori spesso assunti per lunghi periodi per ridurre i disturbi di tipo doloroso che peggiorano con la menopausa.
Convenzioni per i soci
Come si svolge una seduta di Agopuntura
Come si svolge una seduta di agopuntura?
La donna che decide di seguire una terapia non farmacologica per affrontare i disturbi della menopausa dovrebbe sempre sottoporsi ad una visita medica con il proprio ginecologo di fiducia. Lo specialista ginecologo è in grado di valutare le condizioni di salute generale della donna ed eventualmente può consigliare eventuali esami o accertamenti di approfondimento.
Inoltre prima di iniziare un ciclo di sedute di agopuntura viene eseguita una visita medica dal medico agopuntore che eseguirà una accurata anamnesi, cioè farà la storia clinica della paziente. Questa è utile per inquadrare il caso e decidere quali meridiani e agopunti possono essere più efficaci per aiutare la paziente.
Un ciclo di Agopuntura comprende circa 10-12 sedute a cadenza settimanale. Gli aghi sono sterili e monouso e restano infissi per circa 25-30 minuti. L’infissione non deve essere dolorosa e la paziente deve sempre essere posta in una posizione comoda e in un ambiente confortevole.
Non ha effetti collaterali.
In Italia l’Agopuntura viene considerata un atto medico. Per tale motivo può essere praticata esclusivamente da laureati in Medicina che abbiano ottenuto il diploma di Medici Esperti in Agopuntura o in Medicina Tradizionale Cinese presso una scuola riconosciuta e siano iscritti alle liste dei Medici che praticano le Medicine non convenzionali del proprio Ordine di appartenenza.
Attraverso iniziative formative e corsi dedicati, cistite.info APS promuove una cultura della prevenzione e dell’ascolto del corpo, incoraggiando un rapporto più consapevole con la propria salute intima.
Approfondimento: medici e professionisti convenzionati e consigliati dall'associazione

- Scritto da Manuela Peretti
- - Cistite.info APS e convalidato dal Comitato Scientifico
La menopausa è una delicata fase di passaggio in cui nell’arco di poco tempo si modificano molti parametri relativi al funzionamento dell’organismo. I cambiamenti ormonali, infatti, contribuiscono alle variazioni della composizione corporea, della sensibilità all’insulina, del metabolismo dei grassi e della reattività e rigidità delle arterie. Questi processi favoriscono l’insorgenza di ipertensione arteriosa, diabete, obesità e dislipidemie, noti fattori di rischio cardiovascolare. A questo si aggiunge in misura variabile da donna a donna il contributo di frequenti disturbi del sonno e alterazioni del tono dell’umore, di un carico di stress più o meno elevato e di altre variabili legate a uno stile di vita poco sano come il fumo e la sedentarietà. Da non sottovalutare, in molte realtà, contesti sociali poco favorevoli. Per tutte queste ragioni si crea una miscela pericolosa che porta le malattie cardiovascolari a diventare la prima causa di morte per le donne dopo la menopausa. Il 40% dei decessi tra le donne sono attribuibili a malattie cardiovascolari (per fare un confronto il 5% dei decessi è legato al cancro della mammella).
L’aumento del rischio è quindi concreto, ma poco noto. Qualche dato? Lo studio IGENDA condotto su 4454 donne italiane tra i 30 e i 58 anni ha mostrato che il 69% di loro sa che le malattie cardiovascolari sono la principale causa di morte, ma il 60% le considera patologie che interessano solo gli uomini! La mancanza di informazione spiega anche perché, a parità di punteggio di rischio cardiovascolare, meno donne ricevono adeguato trattamento sia attraverso lo stile di vita che con l’uso di terapia farmacologica rispetto agi uomini.
A complicare il quadro anche le caratteristiche dei sintomi con cui spesso le malattie cardiovascolari si manifestano nelle donne. Fino a pochi anni fa, la maggior parte delle conoscenze si basava su studi condotti prevalentemente su soggetti di sesso maschile (le donne rappresentano solo il 27% dei partecipanti agli studi clinici tra il 1997 e il 2006). Solo in tempi più recenti sono state analizzate e studiate le peculiari caratteristiche delle malattie cardiovascolari nelle donne. Ad esempio, tra le donne la malattia coronarica è spesso legata a un disturbo del microcircolo piuttosto che a placche che causano un restringimento significativo del lume del vaso. Ancora, è maggiore la frequenza di presentazione di dissezione delle coronarie, cardiomiopatia da stress e scompenso cardiaco. I sintomi sono spesso aspecifici (ridotta tolleranza agli sforzi, difficoltà respiratoria, affaticabilità e debolezza) e vengono frequentemente attribuiti ad altre cause o non indagati a fondo. Ecco che la diagnosi è spesso tardiva e la cura non ottimale, dati che contribuiscono all’aumentata mortalità.
Convenzioni per i soci
Occorre allarmarsi? Assolutamente no, ma come raccomandano anche le principali società scientifiche (European Society of Cardiology, American Heart Association) è importante sensibilizzare sia le donne che i medici su questo argomento. Bastano una visita cardiologica e dei semplici esami del sangue per conoscere il proprio profilo di rischio cardiovascolare e mettere in atto interventi mirati alla sua riduzione attraverso il cambiamento dello stile di vita e un’eventuale supporto farmacologico. La valutazione è consigliata a tutte le donne che attraversano questa fase della vita. È particolarmente indicata per le donne che hanno sofferto di diabete o ipertensione durante la gravidanza o per chi soffre di malattie infiammatorie croniche, patologie reumatologiche (LES, sclerodermia, artrite reumatoide, connettiviti) o oncologiche. Inoltre, in presenza di sintomi è fondamentale parlarne con il proprio medico e non sottovalutarli.
Fonti: Maffei S et al, Cardiovascolari risk perception and knowledge among Italian women: lessons from IGENDA protocol. J Chin Med 2022 18(11):1695; Garcia M et al, Cardiovascular Disease in Women: Clinical Perspectives. Circ Res. 2016;15;118(8):1273-93

L’impegno dell’associazione cistite.info APS si riflette anche nella cura con cui vengono progettati corsi e attività mirati, pensati per offrire sollievo, informazione e autonomia nella gestione dei disturbi uro-genitali.
- Scritto da Manuela Peretti
- - Cistite.info APS e convalidato dal Comitato Scientifico
Superati i 50 anni, quando la menopausa comincia a fare capolino nella vita di una donna, il corpo inizia a trasformarsi. Le forme si fanno più morbide, quasi sempre si prende peso, e per molte donne può essere faticoso gestire contemporaneamente il cambiamento ormonale e questa metamorfosi del fisico. E la conseguenza è spesso lanciarsi in diete fai da te, regimi alimentari restrittivi, che rischiano di non dare i risultati sperati con un peggioramento del tono dell’umore. Ma in questa fase di passaggio, così delicata, gli alimenti invece giocano un ruolo essenziale e non solo per la capacità di nutrire.
Infatti, con la menopausa assistiamo a un aumento dell'insulino-resistenza ed a un netto calo degli estrogeni e degli ormoni tiroidei. Questi fattori possono sicuramente provocare un aumento di peso ed uno stato generale di infiammazione, dove i sintomi più comuni sono disbiosi intestinale, con conseguente gonfiore addominale, irritabilità, insonnia, affaticamento epatico e renale.
Una corretta alimentazione può contrastare non solo questo fenomeno ma anche abbassare il rischio di andare incontro a patologie cardiovascolari e prevenire l’insorgenza del diabete e di tumori.
Già alla comparsa dei primi sintomi della menopausa è utile intraprendere una strategia alimentare ad hoc. Quindi, ogni pasto è un vero programma ormonale!
Essendo la menopausa una condizione fisiologica possiamo trattarla in maniera efficace utilizzando proprio gli alimenti che arrivano al cuore del metabolismo. L’equilibrio ormonale va riprogettato proprio per evitare la fluttuazione degli ormoni, il continuo saliscendi che ci può provocare aumenti di peso e non solo. Gli zuccheri semplici e i dolci, che già normalmente noi nutrizionisti non vediamo di buon occhio, in questo caso devono essere ridotti al minimo.
Se abbiamo voglia di un alimento consolatorio, meglio andare su quelli che contengono serotonina come le mandorle con la buccia o il cioccolato fondente, ma anche le uova, il pesce, i semi oleosi, il riso rosso, le barbabietole, il cavolfiore e la zucca.
E per tenere sotto controllo il cortisolo, l'ormone dello stress, anche lui soggetto a fluttuazione, si può ricorrere alle verdure amare condite rigorosamente con olio EVO che fanno funzionare bene il fegato ed abbassano il livello di cortisolo circolante.
Se è vero che non bisogna eccedere con dolci e zuccheri semplici, è anche vero che mai come in questa particolare fase della vita è bene evitare di ricorrere a diete fai da te ed eliminare tutti i carboidrati, o darsi a regimi alimentari iperproteici.
Convenzioni per i soci
Un errore comune è quello di ridurre le calorie pensando di dimagrire facendo la guerra ai grassi e scegliendo cibi falsi magri. Altro errore è quello di fare una dieta iperproteica, quando in realtà le donne in menopausa dovrebbero assolutamente evitare un eccesso di proteine. Soprattutto attenzione ai formaggi; non vanno mangiati ogni giorno nella convinzione che siano una fonte di calcio. La vitamina D ed il calcio sono presenti infatti anche nei vegetali come la rucola, gli agretti, nei crostacei, nei molluschi, nei polpi e nelle uova, piccoli pesci e alici ricche non solo di calcio ma anche di iodio silicio e boro
Bisogna che la dieta sia equilibrata e in grado di prevenire il benessere delle ossa. L’osso è un organo vivo e ha bisogno di proteine per mantenere sana la struttura dove si depositano i minerali: per questo il mio consiglio è assumere un giusto quantitativo di vitamine K, C, A e di vitamina D senza la quale il calcio degli alimenti non può essere assorbito. Per fare il pieno di queste vitamine è necessario puntare molto su frutta e verdura verde e gialla.
A questo bisogna aggiungere la vitamina E dell’olio extravergine di oliva che potenzia l’assorbimento di queste sostanze. E ancora per preservare la quantità di calcio bisogna fare attenzione a certe abitudini. Alcuni alimenti sottraggono calcio alle ossa e interferiscono con la funzione degli osteoblasti, le cellule che rinnovano lo scheletro: non bisogna eccedere con il caffè, la caffeina infatti riduce l’assorbimento di molti minerali perché fa perdere calcio con le urine e interferisce con gli osteoblasti e non bisogna esagerare con il consumo di alcolici che favorisce l’osteoporosi. Con una concessione: un bicchiere di vino rosso si può consumare ed arricchisce il pasto di sostanze antiossidanti. Se si cerca un regime alimentare equilibrato e si vuole anche perdere qualche chilo, è bene fare attenzione a seguire quindi un'alimentazione che sia multivitaminica e ricca di minerali. Infine è importante limitare gli alimenti ad elevato carico glicemico e utilizzare prevalentemente grassi vegetali monoinsaturi. Attenzione anche ad aumentare l’apporto di acidi grassi essenziali della serie Omega3 per la prevenzione del declino cognitivo oltre che delle malattie cardiovascolari. Un buon consiglio, semplice e veloce da attuare, è associare sempre una bella insalata mista o un pinzimonio di verdure amare che favoriscono i minerali anti-scorie acide.
Limitiamo piuttosto il consumo di sale, che crea ritenzione idrica; insaporiamo usando erbe aromatiche come quelle del nostro bacino mediterraneo, basilico, prezzemolo, mentuccia, timo maggiorana. Ma soprattutto la salvia che è in grado di mitigare alcuni sintomi fastidiosi della menopausa come le vampate. Aggiungiamola ovunque e la sera creiamo un piccolo rituale domestico; prepariamo un infuso con qualche foglia di salvia e mangiamo 20 gr di cioccolato fondente sopra l’80%, il rilascio della serotonina ci farà fare sogni tranquilli.
Infine non dimentichiamo di acquisire un stile di vita attivo; pratichiamo yoga, pilates, meditazione e se proprio non riusciamo camminiamo tutti i giorni almeno 40 minuti.

Un ulteriore valore aggiunto da cistite.info APS è rappresentato dall’elenco aggiornato dei medici e professionisti convenzionati e consigliati, selezionati sulla base delle segnalazioni e delle esperienze positive raccolte nel tempo dalla comunità dei soci.
- Scritto da Manuela Peretti
- - Cistite.info APS e convalidato dal Comitato Scientifico
La nostra associazione, cistite.info APS, attraverso le esperienze riportate nei nostri social e gruppi on line in questi anni ha accumulato molte testimonianze sulle varie cure naturali utili per ridurre i sintomi legati alla menopausa o alla carenza di estrogeni. Analizzando i vari risultati ottenuti abbiamo formulato un protocollo basato su prodotti e rimedi naturali che finora hanno dimostrato il miglior rapporto tra beneficio ed effetti irritativi.
Il protocollo prende il nome dalla donna che per prima ha sperimentato la sequenza dei prodotti consigliati: Dada.
Il protocollo Dada va seguito come stile di vita da protrarre per sempre in caso di menopausa o carenza di estrogeni(così come applichiamo la crema antirughe e mangiamo il Danaoss per rinforzare le ossa!) o fino alla sospensione delle terapie antiestrogeniche. In una terapia così lunga il rischio di sensibilizzazione è alto, anche al prodotto più innocuo, per questo nello schema di applicazione locale sono stati inseriti molti giorni di pausa. Nel tempo è necessario adattare il protocollo alle proprie risposte individuali.
Su alcuni prodotti testati e quindi consigliati nel protocollo la nostra associazione ha ottenuto utilissime agevolazioni per l'acquisto.
Clicca qui per ricevere subito gratuitamente via mail il nostro Protocollo Dada
- L'atrofia vulvovaginale
- Il trattamento orale
- Trattamento locale in menopausa
- Trattamento locale in premenopausa
- Consigli comportamentali
- Ridurre i sintomi non genitali
L'atrofia vulvovaginale
Cos'è l'atrofia vulvovaginale?
Nel post menopausa si assiste ad un netto calo di estrogeni che provoca atrofia vulvo-vaginale caratterizzata da alterazioni del tessuto vaginale, vulvare, uretrale e vescicale. Tale situazione è riscontrabile sia nel post menopausa che in tutte quelle condizioni in cui a causa di una riduzione estrogenica (uso di contraccettivi ormonali, squilibri ormonali, terapie antiestrogenica in caso di endometriosi, carcinoma mammario e PCOS), si ha un quadro simile a quello provocato dalla menopausa. In tutti questo casi può instaurarsi un quadro di atrofia vulvo vaginale (detta anche “sindrome genitourinaria della menopausa” in caso insorga in età non fertile) caratterizzata da questi sintomi:
- secchezza vaginale
- assottigliamento e fragilità delle mucose vulvari e uretrali
- perdite vaginali
- bruciore e prurito intimo (uretrale e vulvare)
- innalzamento del ph vaginale
- riduzione dei lattobacilli benefici
- aumento della flora patogena
- cistiti
- disturbi urinari
- vaginiti
- indebolimento della parete vaginale
- diminuzione del desiderio sessuale
- neuropatia periferica
- dispareunia
- orgasmi meno intensi
- anorgasmia
- diminuzione della sensibilità clitoridea
- urgenza
- frequenza
- incontinenza da sforzo o da urgenza
- tenesmo
- nicturia
- getto debole
Trattamento orale
Qual è il trattamento orale?
A livello orale abbiamo potuto verificare che alcuni ialuronani di seconda generazione, caratterizzati da un ampio e specifico spettro di pesi molecolari, favoriscono la reidratazione dei tessuti e stimolano la rigenerazione del tessuto vaginale e vulvare. L'astragalo, l'astaxantina e la centella asiatica incrementano l'azione dell'acido ialuronico.
Abbiamo unito questi 4 principi attivi in un unico prodotto (Purofem AVV), che assunto quotidianamente (una sola compressa al giorno), consente di migliorare il benessere delle mucose vulvari e vaginali.
Oltre alla salute genitale sarà importante prevenire l'osteoporosi, la sarcopenia (la riduzione della massa muscolare), la tendenza allo stato ansioso-depressivo, l'insonnia, la carenza di vitamine e sali minerali e tutti idisturbi legati alla menopausa. Integratori specifici (inseriti nel nostro protocollo Dada) possono aiutare a ridurre o a prevenire queste problematiche.
Convenzioni per i soci
Trattamento locale in menopausa o in assenza di estrogeni
Come si affronta un trattamento locale in menopausa o in assenza di estrogeni?
Il protocollo prevede una serie di prodotti da applicare in vagina: crema all'estriolo (non applicare in premenopausa), acidificanti (per abbassare il ph vaginale), lattobacilli vaginali, yogurt, lavanda al D-Mannosio.
La necessità di iniziare o ripetere il protocollo Dada si può valutare dal ph vaginale. Un ph compreso tra 3,5 e 4,5 rivela un buon equilibrio e la presenza di lattobacilli in quantità ottimale. Un ph superiore a 5 suggerisce la necessità di (ri)cominciare il protocollo. Questo parametro può essere comodamente valutato mensilmente a domicilio con gli stick per la rilevazione del ph vaginale.
Importante associare anche un trattamento ristrutturante e riepitelizzante dei genitali esterni (la vulva) a base di sostanze lenitive, emollienti e antiradicali liberi, che riparano il danno cellulare ricevuto dalle mucose, impedendo così la penetrazione dei batteri e delle sostanze irritanti negli strati inferiori più fragili. Da applicare sulla vulva 3 volte alla settimana nella settimana di pausa.
L’applicazione di estriolo in crema allo 0,5% (Gelistrol) a livello vulvare migliora le condizioni delle mucose uretrali e vescicali, incrementa il numero dei vasi sanguigni migliorando il nutrimento dei tessuti uro-genitali. Tutto ciò aumenta la capacità vescicale, abbassa la soglia di sensibilità locale riducendo l’intensità dei sintomi urinari e vulvari, regolarizza la capacità contrattile muscolare risolvendo la perdita di urina, normalizza l’ambiente vaginale, riducendo così il rischio infettivo vaginale e vescicale. Per l’acquisto di questa crema è necessaria la prescrizione medica.
Trattamento locale in pre-menopausa
Si deve fare un trattamento locale in premenopausa?
Il protocollo per la pre-menopausa prevede gli stessi prodotti utilizzati per la menopausa, ma con tempistiche di applicazione differenti.
Fare un ciclo al mese partendo dal primo giorno dopo la fase mestruale. L'ultimo giorno di mestruazione fate la lavanda a base di D-mannosio per eliminare i residui di sangue e il giorno successivo ripartite con il protocollo.
Utilizzare gli stick per la rilevazione del ph vaginale per capire se è necessario ripetere un nuovo ciclo. Un ph superiore a 5 suggerisce la necessità di (ri)cominciare il protocollo.
Applicare sulla pelle dell'addome o sull'avanbraccio l'OTI Prodeg gel. Il gel deve essere applicato dall’11° giorno del ciclo (o comunque dall'ovulazione) fino alla mestruazione. Sia gli ovuli che la crema sono a base di dioscorea villosa. Dalla dioscorea in laboratorio si ottiene il DEHA, che è precursore sia del progesterone, che dell’estrogeno. Nell’essere umano la trasformazione in estrogeno o progesterone avverrebbe in base alle carenze individuali andando a compensare gli eventuali squilibri ormonali dell'uno o dell'altro ormone. Gli studi scientifici finora effettuati non ci danno una conferma univoca su tale azione adattogena, ma in base alla nostra esperienza sembra essere piuttosto efficace, soprattutto in premenopausa.
Importante associare anche un trattamento ristrutturante e riepitelizzante dei genitali esterni da applicare sulla vulva 2 volte alla settimana durante il trattamento con Oti Prodeg.
Consigli comportamentali
Quali sono dei consigli comportamentali utili in menopausa e premenopausa?
Indispensabile infine seguire questi consigli comportamentali per salvaguardare la salute genitale:
- eliminare gli assorbenti sintetici e salvaslip (che non fanno traspirare la cute) e utilizzare esclusivamente assorbenti di cotone monouso, o assorbenti lavabili
- indossare solo biancheria di cotone bianca (che lascia traspirare la cute apportando ossigeno alle mucose e uccidendo i batteri anaerobi)
- eliminare tutti i detergenti intimi (per non rimuovere i lattobacilli buoni o flora del Doderlein)
- evitare bidet con bicarbonato o tea tree oil che sono risultati troppo aggressivi sulle mucose
- evitare pantaloni stretti e aderenti (poiché trattengono umidità e calore creando condizioni favorevoli alla macerazione delle mucose e allo sviluppo dei patogeni)
- dormire senza indumenti intimi
Approfondimento: consigli comportamentali in caso di sensibilità/fragilità vulvare
Per ridurre i sintomi non genitali
Cosa bisogna fare per ridurre i sintomi non genitali?
Per ridurre i sintomi menopausali non vaginali (vampate, aumento di peso, disturbi del sonno e dell'umore, ecc) e prevenire le complicanze della post menopausa (osteoporosi, perdita della massa muscolare, osteoartrosi, patologie cardio-vascolari, ecc) suggeriamo l'assunzione orale di Trifoglio rosso 80, di fitoestrogeni o di ormoni bioidentici.
Oltre a ciò bisognerà anche inserire nella propria alimentazione: soia, calcio, magnesio, vitamina D e vitamina B, vit C, boro, zinco, manganese, rame, vitamina k.
L’esposizione al sole ed una regolare attività fisica migliorano l’ossigenazione di tutti i tessuti, promuovono la formazione di tessuto osseo, riducono l’accumulo di massa grassa, rallentano/bloccano la perdita di massa muscolare magra ,riducono il rischio cardio-vascolare (infarti ed ictus).
In caso di infezione vaginale seguire il Protocollo Miriam per candida, vaginiti e vaginosi.
In caso di cistite seguire le indicazioni per superare la fase acuta e quelle per prevenire le recidive.
In caso di stitichezza seguire i nostri consigli nel forum.
Bibliografia
- Graziottin, “Menopausa precoce: dal dolore alla salute”, Atti e approfondimenti di farmacologia, Milano, 27 marzo 2015, Fondazione Alessandra Graziottin.
- “Menopausa felice”. Christiane Northrup Urra 2006
- "Effects of conjugated equine estrogen in ostmenopausal women with hysterectomy" The Women’s Health Initiative randomized controlled trial. JAMA 2004;291: 1701-12.
- "Conjugated equine estrogens and global cognitive function in postmenopausal women: Women’s Health Initiative Memory Study". Shumaker SA, et al. JAMA 2004; 291: 2959-68.
- "Estrogen and dementia: insights from the Women’s Health Initiative Memory Study". Schneider LS. JAMA 2004; 291: 3005-7.
- “Risks and Benefits of Estrogen Plus Progestin in Healthy Postmenopausal WomenPrincipal Results From the Women's Health Initiative Randomized Controlled Trial” Writing Group for the Women's Health Initiative Investigators, JAMA. 2002;288(3):321-333.http://jamanetwork.com/journals/jama/fullarticle/195120
- “Menopausa: vivere bene il cambiamento”, Canino, Vozzella, Diunti Demetra 2016.
- “The effects of compounded bioidentical transdermal hormone therapy on hemostatic, inflammatory, immune factors; cardiovascular biomarkers; quality-of-life measures; and health outcomes in perimenopausal and postmenopausal women”. Stephenson K1, Neuenschwander PF, Kurdowska AK.Int J Pharm Compd. 2013 Jan-Feb;17(1):74-85 https://www.ncbi.nlm.nih.gov/pubmed/23627249
- ”Cellular and Molecular Biology of Candida albicans Estrogen Response" Georgina Cheng, Kathleen M. Yeater, and Lois L. Hoyer, 2006, American Society for Microbiology
- “The Women's Health Initiative trial and related studies: 10 years later: a clinician's view.” Gurney, Nachtigall, Nachtigall, Naftolin, J Steroid Biochem Biol. 2014 Jul;142:4-11.
- Scritto da Rosanna Piancone
- - Cistite.info APS e convalidato dal Comitato Scientifico
Gli ormoni bioidentici sono ormoni ricavati da molecole vegetali estratte da piante come la soia, la dioscorea villosa o la patata dolce. Seppur ricavati da elementi provenienti dal mondo naturale, subiscono comunque un processo di lavorazione chimica in laboratorio che li rende in tutto e per tutto identici a quelli che produce il nostro corpo. Si tratta quindi di farmaci a tutti gli effetti, che richiedono una prescrizione medica per poter essere acquistati e assunti.
Nel forum puoi trovare un elenco di medici che curano con ormoni bioidentici.
Essendo identici a quelli umani questi ormoni agiscono esattamente nello stesso modo riuscendo a colmarne le carenze senza provocare gli spiacevoli effetti degli ormoni i sintesi. Nella donna fertile possono regolarizzare il ciclo, aumentare la fertilità, incrementare la libido e ridurre la sindrome premestruale. Nella donna non più fertile sono risultati utili per ridurre i disturbi legati alla menopausa e prevenire le patologie degenerative. Avendo un effetto meno potente rispetto agli ormoni di sintesi non sono idonei ad un uso anticoncezionale.
La terapia attualmente prescritta alle donne in post menopausa è la terapia ormonale sostitutiva (TOS), composta da estrogeni diversi da quelli prodotti dal corpo umano e somministrati a dosaggi standard non individualizzati in base alle reali esigenze soggettive della donna. Si tratta di ormoni molto potenti che sostituiscono totalmente i nostri bloccando la funzionalità delle nostre ghiandole sessuali (per questo motivo la terapia è definita “sostitutiva”), provocando sintomi precoci:
- nausea
- ritenzione idrica
- tensione mammaria
- mal di testa
- gonfiore alle gambe
e complicanze tardive:
- trombosi
- ipertensione
- infarti
- ictus
- crescita o sviluppo di fibromi
- tumore al seno e all’utero
Gli estrogeni prodotti sono diversi da donna a donna perché sono influenzati da diversi fattori: la riserva ovarica individuale, la massa grassa corporea e il tipo di alimentazione. Ogni donna quindi ha bisogno di una terapia individualizzata e di adattarne il dosaggio nelle diverse fasi della sua vita.
Gli ormoni bioidentici sono un’ottima alternativa alla TOS in quanto efficaci, facilmente adattabili alle esigenze individuali e privi degli effetti tipici degli ormoni di sintesi.
Gli ormoni bioidentici infatti vanno somministrati in dosi fisiologiche e non farmacologiche, ossia va somministrato il minimo dosaggio necessario a raggiungere la fisiologica produzione giornaliera femminile. Per questo motivo la terapia effettuata con gli ormoni bioidentici dovrebbe essere definita correttiva o modulante in quanto non sostituisce la funzionalità residua delle ghiandole femminili bloccandola ed ingannando il ciclo fisiologico, ma si limita a compensarne le carenze individuali.
Gli ormoni sessuali bioidentici disponibili per la donna sono 7:
- estriolo
- estradiolo
- estrone
- pregnenolone
- DHEA
- testosterone
- progesterone
L’estriolo è l’estrogeno più leggero, con meno effetti collaterali, con la maggiore azione antitumorale e con la minima azione proliferativa, il che lo rende la scelta migliore per ottenere i vantaggi riparativi dell’estrogeno, senza rischio di danni tumorali a livello mammario ed uterino.
La somministrazione di estriolo a livello vaginale riduce moltissimi disturbi vulvari legati alla menopausa e alla vulvodinia (quando provocata da squilibri ormonali): atrofia vulvo-vaginale, secchezza, innalzamento del ph, diminuzione dei lattobacilli, incontinenza, disturbi sessuali, disturbi urinari (frequenza, urgenza, nicturia, tenesmo), disturbi del pavimento pelvico, ecc.
L’estradiolo è l’estrogeno più potente prodotto dalla donna. È responsabile della crescita di seno, ovaie e utero favorendo il concepimento e la gravidanza. Nonostante sia l’ormone maggiormente coinvolto nell’insorgenza di tumori mammari ed uterini viene comunque considerato un ormone buono in quanto la sua riduzione favorisce:
- l’osteoporosi
- l’accumulo di grassi nel sangue
- l’ipertensione arteriosa
- l’aterosclerosi
- le patologie cardiovascolari
- il diabete
- l’aumento del grasso addominale
L’estrone è un altro tipo di estrogeno, che aumenta col diminuire dell’estradiolo man mano che la donna invecchia rappresentando l’estrogeno principale (fino all’80% degli estrogeni in circolo) in post menopausa.
Convenzioni per i soci
Il progesterone tiene sotto controllo l’estrogeno impedendo un eccesso di quest’ultimo e ne potenzia gli effetti benefici su cervello, ossa, pelle, capelli ed apparato cardiovascolare.
Inoltre rilassa la muscolatura, ha azione calmante e antistress, favorisce il sonno, è antidolorifico, anticonvulsivante, protegge e ripara il sistema nervoso, riduce la pressione arteriosa e il colesterolo cattivo, regolarizza il ciclo, il battito cardiaco, la glicemia, l’azione insulinica, la temperatura, il tono e l’elasticita della pelle, aumenta la diuresi, migliora il microcircolo, agevola la crescita dei capelli, previene il cancro uterino e mammario, riduce la dismenorrea, previene la trombosi, lo spotting, i fibromi, le emorragie mestruali, le cisti, gli adenomi e il cancro al seno.
Il testosterone è l’ormone responsabile dello sviluppo dei caratteri maschili (barba, peli, voce profonda, ecc). Le sue funzioni però non si limitano a questo. Esso infatti, anche nella donna, modula il tono dell’umore, aumenta il desiderio sessuale, rinforza il sistema immunitario, contrasta i processi infiammatori, mantiene in salute cuore, vasi sanguigni, sistema nervoso, ossa muscoli e cute, aumenta la sensibilità all’insulina e il metabolismo dei grassi e svolge un ruolo protettivo sul seno.
Il pregnenolone è il precursore di altri ormoni: DHEA, progesterone, cortisolo, estrogeni e testosterone. Il suo ruolo è quello di regolarizzare il tono dell’umore, migliorare la memoria, la concentrazione e l’apprendimento, preservare le capacità visive e uditive (2001 - Rheus), modulare la reazione allo stress, regolare l’equilibrio tra eccitazione e rilassamento, con conseguente azione antidepressiva e/o sedativa, rallentare l’invecchiamento e la secchezza della pelle. È quindi un ormone adattogeno, ossia un ormone molto duttile/plastico, che in base ai deficit presenti si trasforma in ciò che serve.
Anche il DEHA non ha un'azione diretta, ma come il pregnenolone è precursore e regolatore di altri ormoni: estrogeni, progesterone, testosterone e cortisolo. È l'ormone più utilizzato nelle formulazioni antinvecchiamento e favorisce il concepimento nelle donne dalla fertilità ridotta sia in età premenopausale che in età fertile.
Bisogna tenere presente che l’aggiunta di un ormone potrebbe alterare l’equilibrio degli altri, per questo chi si occupa di terapia con ormoni bioidentici controlla regolarmente il valore di tutti gli ormoni per aggiustare il dosaggio in base alle possibili variazioni insorte durante il trattamento.
Il progesterone, per esempio, se carente rispetto agli estrogeni favorisce l’accumulo di grasso specie su cosce, seno ed addome e la ritenzione idrica con gonfiore a gambe, piedi, mani, volto, seno e addome. Se in eccesso rispetto agli estrogeni può favorire il diabete, l’accumulo di grassi nel sangue, aumento di peso, calo del desiderio sessuale, depressione, stanchezza e sonnolenza.
Ne consegue che la terapia con ormoni bioidentici deve essere estremamente personalizzata in base agli esami di laboratorio, alla sintomatologia riportata dalla donna e alla sua storia.
Approfondimento: gli ormoni bioidentici
Per salvaguardare la salute genitale è necessario adottare anche una cura locale. La nostra associazione cistite.info APS attraverso le esperienze riportate nel forum in questi anni ha messo a punto un trattamento locale utile in menopausa. Il trattamento è composto da prodotti e rimedi naturali ed è stato formulato sulla base delle varie esperienze delle iscritte, scartando ciò che è risultato meno efficace e inserendo ciò che invece sembrava dare i migliori benefici coi minori effetti collaterali. Il protocollo prende il nome dalla donna che per prima ha sperimentato la sequenza dei prodotti consigliati: Dada. Cistite.info APS offre inoltre una lista di medici e professionisti convenzionati e consigliati che possono aiutare a individuare e ridurre i disturbi delle patologie uro-genitali.
Approfondimento: il protocollo Dada, convenzioni e agevolazioni per i soci
La terapia con ormoni bioidentici però non è sufficiente: va associata ad un sano stile di vita. Infatti la dieta, lo stress, la sedentarietà, l’alcool, il fumo e la caffeina influenzano negativamente i livelli ormonali.
Oltre all’assunzione degli estrogeni bisognerà anche inserire nella propria alimentazione soia, calcio, magnesio, vitamina D, vitamina C, vitamine del gruppo B, vitamina K, boro, zinco, manganese e rame per ridurre la sintomatologia menopausale e prevenire le complicanze della post menopausa.
Una regolare attività fisica riduce l’accumulo di massa grassa, rallenta/blocca la perdita di massa muscolare magra, migliora l’ossigenazione di tutti i tessuti, promuove la formazione di tessuto osseo, riduce il rischio cardio-vascolare (infarti ed ictus).
Anche se l'efficacia è inferiore, chi non vuole assumere ormoni bioidentici può ottenere discreti risultati anche attraverso l'utilizzo delle piante in forma di tisane o integratori appositi (Trifoglio rosso80).
Approfondimento: curarsi con le piante in menopausa
Bibliografia
- “Pregnenolone. L'ormone naturale che rallenta l'invecchiamento” , Ascanio Polimeni, Ray Sahelian, Tecniche Nuove 2009
- "Risks and benefits of estrogen plus progestin in healthy postmenopausal women: principal results from the Women’s Health Iniziative randomised controlled trial. Writing Group for the Women’s Health Iniziative Investigators. JAMA 2002; 288: 321-33.
- "Effects of conjugated equine estrogen in ostmenopausal women with hysterectomy" The Women’s Health Initiative randomized controlled trial. JAMA 2004;291: 1701-12.
- "Conjugated equine estrogens and incidence of probable dementia and mild cognitive impairment in postmenopausal women: Women’s Health Initiative Memory Study". JAMA 2004; 291: 2947-58.
- Espeland MA, et al. Conjugated equine estrogens and global cognitive function in postmenopausal women: Women’s Health Initiative Memory Study. Shumaker SA, et al. JAMA 2004; 291: 2959-68.
- "Estrogen and dementia: insights from the Women’s Health Initiative Memory Study". Schneider LS. JAMA 2004; 291: 3005-7.
- “Risks and Benefits of Estrogen Plus Progestin in Healthy Postmenopausal WomenPrincipal Results From the Women's Health Initiative Randomized Controlled Trial” Writing Group for the Women's Health Initiative Investigators, JAMA. 2002;288(3):321-333
- “The effects of compounded bioidentical transdermal hormone therapy on hemostatic, inflammatory, immune factors; cardiovascular biomarkers; quality-of-life measures; and health outcomes in perimenopausal and postmenopausal women”. Stephenson K1, Neuenschwander PF, Kurdowska AK.Int J Pharm Compd. 2013 Jan-Feb;17(1):74-85 https://www.ncbi.nlm.nih.gov/pubmed/23627249
- “The Women's Health Initiative trial and related studies: 10 years later: a clinician's view.” Gurney EP1, Nachtigall MJ1, Nachtigall LE1, Naftolin F2,J Steroid Biochem Mol Biol. 2014 Jul;142:4-11. doi: 10.1016/j.jsbmb.2013.10.009. Epub 2013 Oct 27.
- "Neuronal actions of dehydroepiandrosterone. Possible roles in brain development, aging, memory, and affect". Majewska MD. Ann N Y Acad Sci. 1995 Dec 29;774:111-20. Review.
- "Different effects of oral conjugated estrogen and transdermal estradiol on arterial stiffness and vascular inflammatory markers in postmenopausal women." Sumino H, Ichikawa S, Kasama S, Takahashi T, Kumakura H, Takayama Y, Kanda T, Kurabayashi M.Atherosclerosis. 2006 Dec;189(2):436-42.
- "High plasma estradiol interacts with diabetes on risk of dementia in older postmenopausal women." Carcaillon L, Brailly-Tabard S, Ancelin ML, Rouaud O, Dartigues JF, Guiochon-Mantel A, Scarabin PY.Neurology. 2014 Feb 11;82(6):504-11
- "Differential effects of oral and transdermal postmenopausal estrogen replacement therapies on C-reactive protein."Lacut K, Oger E, Le Gal G, Blouch MT, Abgrall JF, Kerlan V, Scarabin PY, Mottier D; SARAH Investigators. Thromb Haemost. 2003 Jul;90(1):124-31.
- "Custom-compounded bioidentical hormone therapy: why so popular despite potential harm? The case against routine use." L'Hermite M. Climacteric. 2017 Jun;20(3):205-211.
- "Bioidentical menopausal hormone therapy: registered hormones (non-oral estradiol ± progesterone) are optimal." L'Hermite M. Climacteric. 2017 Mar 16:1-8.
- "Bioidentical Estrogen for Menopausal Depressive Symptoms: A Systematic Review and Meta-Analysis." Whedon JM, KizhakkeVeettil A, Rugo NA, Kieffer KA. J Womens Health (Larchmt). 2017 Jan;26(1):18-28.
- "Bioidentical hormones for women with vasomotor symptoms." Gaudard AM, Silva de Souza S, Puga ME, Marjoribanks J, da Silva EM, Torloni MR. Cochrane Database Syst Rev. 2016 Aug 1;(8):CD010407.
- "Update on primary ovarian insufficiency." Hewlett M, Mahalingaiah S. Curr Opin Endocrinol Diabetes Obes. 2015 Dec;22(6):483-9.
- "17β-Estradiol and natural progesterone for menopausal hormone therapy: REPLENISH phase 3 study design of a combination capsule and evidence review."Mirkin S, Amadio JM, Bernick BA, Pickar JH, Archer DF. Maturitas. 2015 May;81(1):28-35.
- "Risks and effectiveness of compounded bioidentical hormone therapy: a case series." Davis R, Batur P, Thacker HL. J Womens Health (Larchmt). 2014 Aug;23(8):642-8.
- "Bioidentical compounded hormones: a pharmacokinetic evaluation in a randomized clinical trial." Sood R, Warndahl RA, Schroeder DR, Singh RJ, Rhodes DJ, Wahner-Roedler D, Bahn RS, Shuster LT. Maturitas. 2013 Apr;74(4):375-82.
- "Bioidentical hormone therapy." Files JA, Ko MG, Pruthi S. Sayo Clin Proc. 2011 Jul;86(7):673-80, quiz 680.
- "Bioidentical hormones: an evidence-based review for primary care providers." Conaway E. J Am Osteopath Assoc. 2011 Mar;111(3):153-64. Review.PMID:21464264
- "Natural progesterone, but not medroxyprogesterone acetate, enhances the beneficial effect of estrogen on exercise-induced myocardial ischemia in postmenopausal women." Rosano GM, Webb CM, Chierchia S, Morgani GL, Gabraele M, Sarrel PM, de Ziegler D, Collins P. J Am Coll Cardiol. 2000 Dec;36(7):2154-9.
- "Estriol: emerging clinical benefits." Ali ES, Mangold C, Peiris AN. Menopause. 2017 Apr 3
- "Immunohistochemical evaluation of oestrogen receptors α and β in epithelium of the vaginal mucous membrane in women after oestrogen therapy." Sawczuk B, Gołębiewska M, Mazurek A, Chyczewski L. Prz Menopauzalny. 2017 Mar;16(1):12-18.
- Scritto da Rosanna Piancone
- - Cistite.info APS e convalidato dal Comitato Scientifico
Gli ormoni bioidentici sono ormoni assolutamente identici a quelli che produce il nostro corpo. Questi ormoni sono ricavati da piante come la soia, la patata dolce, la dioscorea villosa. Da queste piante vengono estratte molecole che subiscono un processo di lavorazione chimica, che le rende uguali a quelle umane. Si tratta quindi di farmaci di sintesi (seppur di estrazione naturale), che possono avere effetti collaterali se non opportunamente dosati. Per questo motivo è necessaria una prescrizione medica per poterli acquistare e assumere. Nel forum puoi trovare un elenco di medici che conoscono e prescrivono ormoni bioidentici.
Nel panorama italiano dedicato alla salute uro-genitale, cistite.info APS si distingue per la qualità delle informazioni e la rete di medici e professionisti convenzionati e consigliati dai soci. L’associazione propone strumenti concreti e attività mirate; ai soci garantisce inoltre corsi specifici, consulenze personalizzate e condizioni economiche vantaggiose.
Gli ormoni bioidentici sono un’ottima alternativa alla terapia ormonale sostitutiva (TOS) in quanto sono facilmente adattabili alle esigenze individuali ed hanno dimostrato di poter colmare le carenze ormonali della menopausa senza provocare gli spiacevoli effetti degli ormoni di sintesi utilizzati finora. Sono molto utili anche per regolarizzare il ciclo, per ridurre la dismenorrea, la sindrome premestruale, per migliorare la sintomatologia legata alla vulvodinia, per aumentare le possibilità di concepimento e curare i disturbi psichici.
Gli ormoni bioidentici vanno somministrati in dosi minime, sufficienti a compensare la fisiologica produzione giornaliera femminile. Per questo motivo non sostituiscono la funzionalità residua delle ghiandole femminili bloccandole, ma si limitano a compensare solo le carenze individuali.
Gli ormoni sessuali bioidentici disponibili per la donna sono principalmente 5:
PREGNENOLONE
Qual è il ruolo del pregnenolone?
Il pregnenolone viene prodotto a partire dalle molecole di colesterolo. Questa trasformazione avviene principalmente nel surrene e nel sistema nervoso (motivo per cui è anche chiamato neurosteroide) e in misura minore nella pelle e nelle ovaie.
Il suo ruolo è quello di:
- regolarizzare il tono dell’umore
- migliorare la memoria
- la concentrazione e l’apprendimento
- preservare le capacità visive e uditive
- modulare la reazione allo stress
- regolare l’equilibrio tra eccitazione e rilassamento
- con conseguente azione antidepressiva e/o sedativa (2001 - Rheus)
- rallentare l’invecchiamento e la secchezza della pelle
Agisce sui tessuti bersaglio sia come pregnenolone puro, sia come precursore di altri ormoni che da esso derivano:
- DHEA
- progesterone
- cortisolo
- estrogeni e testosterone
È quindi un ormone adattogeno, ossia un ormone molto duttile/plastico, che in base ai deficit presenti si trasforma in ciò che serve.
La dottoressa Maria Majewska, della Medications Development Division del National Institute on Drug Abuse di Rockville (Maryland) dichiarava:
“Sono molti i problemi legati alla somministrazione di ormoni specifici, specie in dosi elevate. La somministrazione di estrogeni ad esempio, può determinare un’incidenza superiore alla norma di emorragia e di cancro endometriale, nonché un’iperstimolazione dei tessuti mammari che può aumentare il rischio di sviluppo del cancro della mammella. ... Se, invece, somministriamo precursori steroidei, quali DHEA o pregnenolone, i tessuti e le cellule possono decidere come trasformare questi ormoni al fine di utilizzarli al meglio nelle giuste proporzioni. Iperstimolazione e reazioni indesiderate sono così meno probabili...”
Più è giovane la donna e più la capacità di trasformazione del pregnenolone è efficiente; più si invecchia e più questo meccanismo di feedback si altera dando luogo a possibili eccessi di un ormone a sfavore dell’altro. È quindi sempre necessario monitorare regolarmente il dosaggio di tutti gli ormoni per correggere gli scompensi dovuti ad un’eventuale trasformazione indesiderata.
Convenzioni per i soci
ESTROGENI
Cosa sono gli estrogeni?
Gli estrogeni sono secreti dall'ovaio, dal surrene, dal tessuto adiposo, dalla placenta (durante la gravidanza) e in minor misura dal testicolo.
Hanno diverse funzioni: regolano il ciclo mestruale, la gravidanza, la fertilità e i caratteri sessuali.
La donna nel corso della sua vita produce tre tipi di estrogeni: estriolo, estradiolo ed estrone. Questi 3 ormoni vengono prodotti a partire dagli androgeni, che vengono trasformati prima in estradiolo (ancora reversibile nella sua forma originaria), poi in estrone (anch’esso reversibile) ed infine in estriolo non più reversibile. La loro quantità varia nell'arco della vita: mentre in età fertile il principale estrogeno secreto è l'estradiolo, in premenopausa comincia ad essere sostituito dall'estrone (prodotto sia dalle avaie che dal grasso corporeo), che in menopausa rappresenterà l’ormone predominante in quanto pare preservi la salute di cuore, cervello e ossa prevenendo cardiopatie, demenze senili e osteoporosi.
La donna nei suoi vari organi e tessuti possiede due tipi di recettori per gli estrogeni: recettori alfa (α) e recettori beta (β). Gli α sono presenti prevalentemente nella mammella, negli organi genitali, nell’ipotalamo (dove vengono prodotti LH e FSH) e nella muscolatura liscia (quella che si muove a prescindere dalla nostra volontà, come la muscolatura della vescica, dell'utero, dello stomaco, dell'intestino, ecc). I recettori α sono responsabili della proliferazione cellulare tipica anche dell’insorgenza tumorale. Quelli β invece sono ubiquitari e li possiamo trovare in moltissimi tessuti del corpo:
- corteccia cerebrale
- sistema limbico
- apparato circolatorio
- cuore
- seno
- polmoni
- reni
- ureteri
- vescica
- intestino
- vagina
- utero
- ovaie
- ossa
- tessuto connettivo
Sono numericamente predominanti e hanno azione antiproliferativa, quindi protettiva verso i tumori.
L’estradiolo si lega sia ai recettori β che α con una potenza che viene convenzionalmente definita di valore 100 per entrambi i tipi di recettori. L’estrone ha potenza 60 verso gli α e potenza 37 verso i β. L’estriolo ha potenza 14 verso gli α e 21 per i β. Ne consegue che l’estriolo è l’estrogeno più leggero, con la maggiore azione antitumorale e con la minima azione proliferativa.
Estradiolo
Cos'è l'estradiolo?
L’estradiolo accompagna la donna in età fertile ed è l’estrogeno piu’potente prodotto dalla donna. È responsabile della crescita di seno, ovaie e utero per favorire il concepimento e la gravidanza; proprio per questa azione proliferativa però è l’ormone maggiormente coinvolto nell’insorgenza di tumori mammari ed uterini.
Con l’avvento della premenopausa, intorno ai 40 anni, le ovaie iniziano ad atrofizzarsi e la produzione dell’estradiolo tende a scemare mentre il progesterone tende ad aumentare.
L’ulteriore riduzione di estradiolo in post menopausa provoca osteoporosi, accumulo di grassi nel sangue, ipertensione arteriosa, aterosclerosi, patologie cardiovascolari, diabete, aumento del grasso addominale.
Per questo motivo l’estradiolo, nonostante possa favorire l’insorgenza di tumori,viene comunque considerato un ormone buono.
L’estradiolo si lega sia ai recettori β (con azione antiproliferativa e quindi protettiva verso i tumori) che ai recettori α (responsabili della proliferazione cellulare tipica anche dell’insorgenza tumorale) con una potenza che viene convenzionalmente definita di valore 100 per entrambi i tipi di recettori. Ne consegue che l’eccesso di estradiolo, se non opportunamente controbilanciato dal progesterone può incrementare il rischio di tumore al seno e all’utero.
Oltre all’aumentato rischio tumorale, l’eccesso di estradiolo associato a carenza di progesterone provoca i seguenti sintomi: nervosismo, sbalzi d’umore, insonnia, cefalea o emicrania, gonfiore e tensione al seno, ritenzione idrica, cellulite, tensione addominale, aumento del grasso addominale, sovrappeso, insufficienza venosa, mestruazioni abbondanti, iperplasia dell’endometrio, emorragie uterine, fibromi uterini, cisti al seno ed alle ovaie.
L’estradiolo bioidentico va somministrato applicandolo sulla cute dell’addome o della parte interna degli avambracci. La somministrazione orale pare aumentare il rischio di ipercolesterolemia, ipertensione, problemi di coagulazione, calcoli alla cistifellea.
Poiché l’estradiolo contrasta il progesterone e il testosterone bisogna sempre tenere controllati questi due ormoni ed integrarli laddove carenti.
L’associazione di estradiolo per via transcutanea e progesterone micronizzato riduce le vampate di calore, i disturbi del sonno, la pressione arteriosa, l’ansia e la depressione, la perdita ossea, il colesterolo ed assicura un’elevata sicurezza (Sumino 2006-Scarabin2003).
Estrone
Quale funzione ha l'estrone?
Con la graduale inattività delle ovaie l’estradiolo diminuisce man mano che la donna entra in menopausa. Questa carenza viene compensata dalla produzione di estrone a partire del grasso corporeo.
La produzione di estrone quindi è minima durante la fase fertile, mentre rappresenta l’estrogeno principale (fino all’80% degli estrogeni in circolo) in post menopausa.
In una scala di adesività con valore massimo di 100, l’estrone ha attrazione 60 verso i recettori α (tumorali) e attrazione 37 verso i β (antitumorali).Tale adesività verso i β o gli α varia in proporzione alla massa grassa della donna che li produce: più la donna è grassa, maggiore sarà il rischio tumorale, infiammatorio e trombotico.
Alcune sostanze contenute nei cavoli e nei broccoli favoriscono la produzione corporea di estrone con adesività verso i recettori beta ostacolando quella di estrone con affinità per gli alfa.
Estriolo
Cos'è l'estriolo?
L’estriolo viene prodotto dalle ovaie e in età fertile è l’estrogeno meno presente. La sua produzione diminuisce ulteriormente in post menopausa. Aumenta invece in gravidanza, dove viene prodotto dalla placenta.
È l’estrogeno piu’ debole (80 volte meno potente dell’estradiolo e sette volte meno potente dell’estrone) e per questo motivo è sempre stato considerato inutile per l’organismo. Invece ha funzioni importantissime: ha effetti antiossidanti e neuroprotettivi, riduce il colesterolo cattivo, migliora l’elasticità delle arterie e la fluidita’del sangue, previene o rallenta le malattie autoimmuni e le patologie neurologiche degenerative, migliora la salute delle ossa, del cervello e dell’apparato cardiovascolare, previene il diabete, contrasta l’aumento di peso e i processi infiammatori.
È un ormone in grado di adattarsi alle condizioni dell’ambiente che lo ospita: se ci sono pochi estrogeni agisce come un blando estrogeno compensando in parte la carenza; se ci sono troppi estrogeni si lega ai recettori estrogenici impedendo a queli più potenti di aderirvi e di attivare la stimolazione estrogenica.
L’estriolo manifesta un potere adesivo di 21/100 ai recettori β antitumorali e 14/100 ai recettori α protumorali. Ne consegue che l’estriolo è l’estrogeno più leggero, con meno effetti collaterali, con la maggiore azione antitumorale e con i minori effetti tumorali a livello del seno, delle ovaie e dell’utero, il che lo rende la scelta migliore per ottenere i vantaggi riparativi e trofici dell’estrogeno, senza rischio di danni neoplastici a livello mammario ed uterino.
L’estriolo bioidentico si ricava dalla placenta animale o da piante come la soia o il trifoglio rosso.
La somministrazione di estriolo bioidentico, molto più debole dell’estrone e dell’estradiolo, a livello vaginale ha manifestato efficacia su moltissimi disturbi vulvo-vaginali da squilibrio ormonale (da menopausa o da vulvodinia) migliorando:
- atrofia vulvo-vaginale
- lubrificazione
- innalzamento del ph
- quantità dei lattobacilli
- disturbi sessuali
- disturbi del pavimento pelvico
- ipersensibilità e dolore locale
- prevenzione delle infezioni vaginali
La vescica ha esclusivamente recettori di tipo beta per gli estrogeni, pertanto solo estrogeno attivo principalmente sui recettori beta (estriolo) potrà essere efficace. Anche l’uretra ha prevalentemente recettori beta e risente dell’influenza benefica dell’estriolo. Per questo motivo l’estriolo, applicato a livello genitale, migliora anche i disturbi urologici quali:
- frequenza
- urgenza
- nicturia
- tenesmo
- incontinenza
- cistiti recidivanti
Va segnalato che la somministrazione ad alti dosaggi di estriolo comporta la saturazione dei recettori β e di conseguenza l’estriolo in eccesso andrà ad occupare i recettori α, che stimoleranno la proliferazione cellulare.
Tuttavia si è visto che per avere effetti benefici sono sufficienti dosi bassissime di estriolo (addirittura 0,02 mg) e che dopo 21 giorni di applicazione vaginale l’assorbimento del principio attivo diminuisce nettamente rispetto ai primi giorni di trattamento, grazie al miglioramento della mucosa vaginale, che, così rinforzata, diventa meno permeabile alle varie sostanze presenti in vagina (benefiche o dannose che siano), quindi anche all’estriolo, dimostrando così una capacità vaginale di autoregolare il proprio bisogno di estrogeni. Col procedere della terapia il bisogno di estriolo diminuisce costantemente e il dosaggio può essere costantemente ridotto fino ad arrivare a dei semplici richiami in caso di bisogno. La somministrazione vaginale di estriolo a bassissimo dosaggio consente quindi di migliorare lo stato nutritivo del tessuto genitale riducendo i rischi solitamente legati alle terapie estrogeniche. Se il mezzo (crema, gel o ovulo) in cui viene inserito l’estriolo ha una forte capacità di aderire alle pareti vaginali (bioadesività), potenzierà l’azione locale, farà sì che servano dosaggi ancor più bassi, ridurrà l’assorbimento, minimizzerà l’arrivo di estrogeni in altre sedi extravaginali e annullerà i possibili (seppur minimi) effetti collaterali.
PROGESTERONE
Cos'è il progesterone?
Il progesterone viene prodotto prevalentemente dal corpo luteo (l’ovulo non fecondato) in fase premestruale, dalla placenta in gravidanza e in piccole quantità dal surrene, specialmente in post menopausa.
Il progesterone tiene sotto controllo l’estrogeno impedendo che questo aumenti eccessivamente in modo da ridurre gli effetti negativi potenziando quelli benefici su cervello, ossa, pelle, capelli ed apparato cardiovascolare.
Se carente rispetto agli estrogeni il progesterone favorisce l’accumulo di grasso specie su cosce, seno ed addome e la ritenzione idrica con gonfiore a gambe, piedi, mani, volto, seno e addome.
Se in eccesso rispetto agli estrogeni può favorire il diabete, l’accumulo di grassi nel sangue, l’aumento di peso, il calo del desiderio sessuale, la depressione, la stanchezza e la sonnolenza.
Per tale motivo insieme alla quantità di progesterone presente nell’organismo, va sempre valutata anche quella di estrogeno.
Il progesterone ha diverse funzioni fondamentali per l’organismo femminile: rilassa la muscolatura, ha azione calmante e antistress, favorisce il sonno, è antidolorifico, anticonvulsivante, protegge e ripara il sistema nervoso, riduce la pressione arteriosa e il colesterolo cattivo, regolarizza il ciclo, il battito cardiaco, la glicemia, l’azione insulinica, la temperatura, il tono e l’elasticita della pelle, aumenta la diuresi, migliora il microcircolo, agevola la crescita dei capelli, previene il cancro uterino e mammario, riduce la dismenorrea, previene la trombosi, lo spotting, i fibromi, le emorragie mestruali, le cisti, gli adenomi e il cancro al seno.
Il progesterone sintetico è molto più potente di quello prodotto dalla donna e blocca totalmente la propria produzione con effetti androgenizzanti e tossicità d’accumulo, che andrà ad incrementare proprio quei sintomi che si volevano eliminare attraverso la sua assunzione: acne,caduta di capelli, ipertensione, sbalzi di umore, cefalea, stanchezza, ritenzione idrica, tensione al seno, aumento del senso di fame, sovrappeso, anomalie del profilo lipidico, della glicemia e della coagulazione e aumentato rischio di cancro al seno.
Il dott. Giuseppe Rosano (Istituto Scientifico di Milano), in un suo studio clinico ha dimostrato che nelle donne trattate con progesterone naturale l’apporto di ossigeno al cuore era migliore rispetto a donne trattate con progesterone di origine sintetica.
Il progesterone bioidentico viene estratto dalla dioscorea villosa e poi lavorato chimicamente per renderlo identico agli ormoni umani.
Sempre più ginecologi italiani tradizionalisti stanno utilizzando progesterone bioidentico micronizzato in crema da applicare sulla cute, in ovuli da inserire in vagina o da assumere per bocca (Progeffic).
Poiché il pregnenolone, può essere facilmente trasformato in progesterone, può essere utilizzato per sostituire il progesterone in soggetti ‘’ottimali convertitori’’. Tuttavia man mano che l’età avanza si perde questa capacità di conversione, pertanto diventa fondamentale, con l'avanzare dell'età, assumere direttamente progesterone.
Il progesterone può essere utile anche all’uomo per prevenire l’insorgenza di infarti cardiaci, l’ipertrofia prostatica, il cancro alla prostata, l’accumulo di grasso su addome e tessuto mammario, le disfunzioni erettili, l’osteoporosi, la caduta dei capelli. Migliora inoltre la motilita’ degli spermatozoi.
TESTOSTERONE
Cos'è il testosterone?
Il testosterone è l’ormone responsabile dello sviluppo dei caratteri maschili (barba, peli, voce profonda, ecc).
Le sue funzioni però non si limitano a questo. Esso infatti modula il tono dell’umore, aumenta il desiderio sessuale, rinforza il sistema immunitario, contrasta i processi infiammatori, aumenta la sensibilità all’insulina e il metabolismo dei grassi, mantiene in salute cuore, vasi sanguigni, sistema nervoso, ossa muscoli e cute.
Il testosterone bioidentico viene estratto dal tribulus terrestris.
Come cambia il testosterone nell’uomo
Con l’avanzare dell’età (di solito verso i 40-45 anni) il testosterone diminuisce provocando anche nell’uomo una sorta di menopausa chiamata andropausa, a causa della quale l’uomo può accusare i seguenti disturbi:
- stanchezza e depressione permanenti
- sbalzi d’umore
- irritabilità
- insicurezza
- calo della libido
- perdita’ di forza e di massa muscolare
- dolori muscolari ed articolari
- calo della memoria
- vampate di calore notturne
- sudorazioni
- insonnia
- secchezza e pallore cutaneo
- secchezza
- grigiore e perdita di capelli
- diminuzione dei peli corporei
- riduzione della dimensione di pene e testicoli
- osteoporosi
- vene varicose
- anemia
Dopo i 50 anni, parte del testosterone viene convertita in estrogeni che provocano deficit di erezione, incidenza di problemi cardiovascolari, ingrossamento del seno, ritenzione idrica, aumento del grasso addominale, infiammazione, incidenza di cancro alla prostata.
L’ulteriore diminuzione di testosterone che avviene col procedere dell’invecchiamento provoca: diminuzione del colesterolo buono HDL, aumento di quello cattivo LDL, indebolimento del muscolo cardiaco, aumento della pressione arteriosa, aumento dei livelli di insulina, delle citochine infiammatorie e di omocisteina. Per questo dopo i 60 anni aumenta notevolmente il rischio di mortalita’ per patologie cardiovascolari, arterioslerosi, obesità, sindrome metabolica e diabete.
La somministrazione di testosterone bioidentico rappresenta un’importante strategia di prevenzione.
Come cambia il testosterone nella donna?
Anche la donna produce testosterone, sebbene in quantità nettamente inferiori rispetto all’uomo. Nella donna il testosterone aiuta a mantenere un buon tono dell’umore, a mantenere un buon livello di libido, a tonicizzare la cute, le ossa e i muscoli. Il testosterone inoltre svolge un ruolo protettivo sul seno e sull’apparato cardio circolatorio. La produzione di testosterone diminuisce del 50% già tra i 20 e i 50 anni.
La somministrazione di testosterone alle donne in menopausa associata agli estrogeni contrasta efficacemente alcuni sintomi fisici della menopausa (vampate di calore, secchezza e atrofia vaginale, osteoporosi, perdita di tonicita’ cutanea e muscolare, secchezza della pelle, dei capelli, delle congiuntive e delle mucose, pallore cutaneo, aumento del grasso su addome, seno e cosce, perdita di peli pubici ed ascellari, vampate di calore, dolori reumatici e malattie infiammatorie croniche), i disagi psicologici (ansia, irritabilità, insonnia, depressione, sbalzi d’umore, stress, insicurezza, stanchezza, difficoltà a memorizzare e a concentrarsi) e i disturbi sessuali (mancanza di libido, assenza di sensibilita’dei genitali e disturbi dell'orgasmo).
In alcune donne più mascoline costituzionalmente questa carenza può manifestarsi più tardi rispetto a quello degli altri ormoni e ciò favorirebbe l’insorgenza di sintomi da iperandrogenismo: caduta di capelli, peluria sul viso, acne, seborrea, aumento eccessivo della libido, aggressività, aumento della muscolatura e della sensibilita’dei genitali.
DHEA
Cos'è il DHEA?
La sigla DHEA è l'acronimo di deidroepiantosterone, un ormone prodotto dalla corticale del surrene. È l’ormone steroide più abbondante nel corpo umano e come il pregnenolone, non ha effetti diretti, ma stimola e regola la produzione degli altri ormoni sessuali maschili e femminili (estrogeni, progesterone e testosterone) e cortisolo (l'ormone dello stress, che viene inibito dal DHEA).
Raggiunge la massima produzione intorno ai 25 anni per poi decrescere ogni dieci anni del 20%. Una sua riduzione comporta la riduzione e lo squilibrio di tutti gli altri ormoni con conseguenti alterazioni sessuali, riduzione della mielina (importante componente del sistema nervoso), diminuzione della forza muscolare e del tessuto osseo, aumento del grasso addominale e del colesterolo.
Ristabilendo i livelli ottimali di DHEA si rallenta il processo di invecchiamento legato all'alterazione ormonale e si ottengono benefici sulla libido, sulla forza muscolare, sulla salute ossea, sul metabolismo dei grassi, sull'aumento della massa magra, sul sistema immunitario, sull'umore, sul sonno, sulla memoria e sulla concentrazione, sul sistema nervoso e cardiocircolatorio, sul rischio tumorale, sul ringiovanimento in generale. Il DHEA infatti è l'ormone bioidentico più utilizzato nelle formulazioni anti-aging.
Il DHEA consente inoltre di prolungare la fertilità femminile o incrementarla laddove vi siano difficoltà di concepimento.
Il DHEA vegetale viene prodotto a partire da una sostanza contenuta in una pianta tropicale: lo YAM e, per questo motivo è considerato un integratore vegetale acquistabile senza prescrizione medica.
Gli effetti collaterali dovuti ad un eccesso di DHEA sono:
- affaticamento
- congestione nasale
- mal di testa
- tachicardia
- aritmia
- aumento della glicemia
- resistenza all'insulina
- alterazione dei livelli di colesterolo
- alterazione dei livelli degli ormoni tiroidei e delle funzioni adrenergiche
Essendo il precursore sia di ormoni femminili, che di ormoni maschili il DHEA nellle donne potrebbe provocare mascolinizzazione (acne, pelle grassa, peluria facciale, perdita di capelli, aumento della sudorazione, aumento del peso, abbassamento della voce, mestruazioni irregolari, cambiamenti di umore) e negli uomini femminilizzazione (aumento del seno, aumento della pressione, atrofia dei testicoli e aggressività).
Bibliografia
- “Pregnenolone. L'ormone naturale che rallenta l'invecchiamento” , Ascanio Polimeni, Ray Sahelian, Tecniche Nuove 2009
- "Risks and benefits of estrogen plus progestin in healthy postmenopausal women: principal results from the Women’s Health Iniziative randomised controlled trial. Writing Group for the Women’s Health Iniziative Investigators. JAMA 2002; 288: 321-33.
- "Effects of conjugated equine estrogen in ostmenopausal women with hysterectomy" The Women’s Health Initiative randomized controlled trial. JAMA 2004;291: 1701-12.
- "Conjugated equine estrogens and incidence of probable dementia and mild cognitive impairment in postmenopausal women: Women’s Health Initiative Memory Study". JAMA 2004; 291: 2947-58.
- Espeland MA, et al. Conjugated equine estrogens and global cognitive function in postmenopausal women: Women’s Health Initiative Memory Study. Shumaker SA, et al. JAMA 2004; 291: 2959-68.
- “Risks and Benefits of Estrogen Plus Progestin in Healthy Postmenopausal WomenPrincipal Results From the Women's Health Initiative Randomized Controlled Trial” Writing Group for the Women's Health Initiative Investigators, JAMA. 2002;288(3):321-333
- “The effects of compounded bioidentical transdermal hormone therapy on hemostatic, inflammatory, immune factors; cardiovascular biomarkers; quality-of-life measures; and health outcomes in perimenopausal and postmenopausal women”. Stephenson K1, Neuenschwander PF, Kurdowska AK.Int J Pharm Compd. 2013 Jan-Feb;17(1):74-85 https://www.ncbi.nlm.nih.gov/pubmed/23627249
- "Neuronal actions of dehydroepiandrosterone. Possible roles in brain development, aging, memory, and affect". Majewska MD. Ann N Y Acad Sci. 1995 Dec 29;774:111-20. Review.
- "Different effects of oral conjugated estrogen and transdermal estradiol on arterial stiffness and vascular inflammatory markers in postmenopausal women." Sumino H, Ichikawa S, Kasama S, Takahashi T, Kumakura H, Takayama Y, Kanda T, Kurabayashi M.Atherosclerosis. 2006 Dec;189(2):436-42.
- "High plasma estradiol interacts with diabetes on risk of dementia in older postmenopausal women." Carcaillon L, Brailly-Tabard S, Ancelin ML, Rouaud O, Dartigues JF, Guiochon-Mantel A, Scarabin PY.Neurology. 2014 Feb 11;82(6):504-11
- "Differential effects of oral and transdermal postmenopausal estrogen replacement therapies on C-reactive protein."Lacut K, Oger E, Le Gal G, Blouch MT, Abgrall JF, Kerlan V, Scarabin PY, Mottier D; SARAH Investigators. Thromb Haemost. 2003 Jul;90(1):124-31.
- "Custom-compounded bioidentical hormone therapy: why so popular despite potential harm? The case against routine use." L'Hermite M. Climacteric. 2017 Jun;20(3):205-211.
- "Bioidentical menopausal hormone therapy: registered hormones (non-oral estradiol ± progesterone) are optimal." L'Hermite M. Climacteric. 2017 Mar 16:1-8.
- "Bioidentical Estrogen for Menopausal Depressive Symptoms: A Systematic Review and Meta-Analysis." Whedon JM, KizhakkeVeettil A, Rugo NA, Kieffer KA. J Womens Health (Larchmt). 2017 Jan;26(1):18-28.
- "Bioidentical hormones for women with vasomotor symptoms." Gaudard AM, Silva de Souza S, Puga ME, Marjoribanks J, da Silva EM, Torloni MR. Cochrane Database Syst Rev. 2016 Aug 1;(8):CD010407.
- "17β-Estradiol and natural progesterone for menopausal hormone therapy: REPLENISH phase 3 study design of a combination capsule and evidence review."Mirkin S, Amadio JM, Bernick BA, Pickar JH, Archer DF. Maturitas. 2015 May;81(1):28-35.
- "Risks and effectiveness of compounded bioidentical hormone therapy: a case series." Davis R, Batur P, Thacker HL. J Womens Health (Larchmt). 2014 Aug;23(8):642-8.
- "Bioidentical compounded hormones: a pharmacokinetic evaluation in a randomized clinical trial." Sood R, Warndahl RA, Schroeder DR, Singh RJ, Rhodes DJ, Wahner-Roedler D, Bahn RS, Shuster LT. Maturitas. 2013 Apr;74(4):375-82.
- "Bioidentical hormone therapy." Files JA, Ko MG, Pruthi S. Sayo Clin Proc. 2011 Jul;86(7):673-80, quiz 680.
- "Bioidentical hormones: an evidence-based review for primary care providers." Conaway E. J Am Osteopath Assoc. 2011 Mar;111(3):153-64. Review.PMID:21464264
- "Natural progesterone, but not medroxyprogesterone acetate, enhances the beneficial effect of estrogen on exercise-induced myocardial ischemia in postmenopausal women." Rosano GM, Webb CM, Chierchia S, Morgani GL, Gabraele M, Sarrel PM, de Ziegler D, Collins P. J Am Coll Cardiol. 2000 Dec;36(7):2154-9.
- Grimley EJ, Malouf R, Huppert F, van Niekerk JK; Dehydroepiandrosterone (DHEA) supplementation for cognitive function in healthy elderly people (Review). Cochrane Collaboration, 2006.
- Pills, Patches, and Shots: Can hormones prevent aging? Tips from the National Institute on Aging, 2007.
- Barnhart KT, Freeman E, Grisso JA, Rader DJ, Sammel M, Kapoor S, Nestler JE. The effect of deydroepiandrosterone supplementation to symptomatic perimenopausal women on serum endocrine profiles, lipid parameters, and health-related quality of life. J Clin Endocrinol Metab 84: 3896-3902, 1999.
- "Estriol: emerging clinical benefits." Ali ES, Mangold C, Peiris AN. Menopause. 2017 Apr 3
- "Immunohistochemical evaluation of oestrogen receptors α and β in epithelium of the vaginal mucous membrane in women after oestrogen therapy." Sawczuk B, Gołębiewska M, Mazurek A, Chyczewski L. Prz Menopauzalny. 2017 Mar;16(1):12-18.
- Scritto da Rosanna Piancone
- - Cistite.info APS e convalidato dal Comitato Scientifico
Pagina 1 di 2