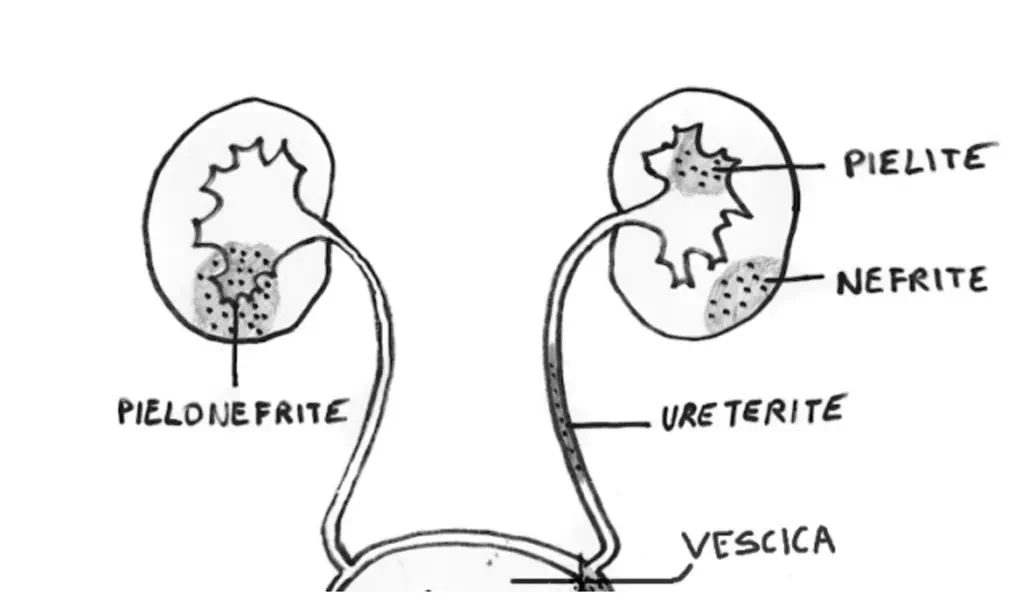
La nefrite e la pielonefrite sono infezioni renali provocate da germi patogeni, spesso correlate con la cistite.
Se l'infezione si limiterà agli ureteri (i due canali che collegano la vescica ai 2 reni) si avrà ureterite, se arriverà ai calici (i condotti a forma di imbuto che raccolgono l'urina prodotta dal rene) si avrà pielite. Se interesserà il tessuto renale si avrà nefrite. Di solito non c'è nefrite senza pielite, quindi l'infezione prende il nome di pielonefrite. Se invece l'infezione riguarda sia la vescica che i reni avremo una cistopielite o cistopielonefrite.
Approfondimento: come è fatta la vescica
Scopri gli Schemi di cura specifici per ciascun tipo di Cistite messi a punto dall'associazione
Queste infezioni vengono anche chiamate infezioni delle alte vie urinarie per distinguerle dalle uretriti e dalle cistiti, considerate infezioni della basse vie urinarie.
Approfondimento: Scopri tutti i tipi di cistite
- Cause
- Relazione fra cistite e pielonefrite
- Sintomi
- Diagnosi
- Terapia
- Pielonefrite cronica e insufficienza renale
Cause
Quali sono le cause della pielonefrite?
L'80% delle infezioni renali sono causate da batteri Gram-, spesso Escherichia coli.
Questi germi possono arrivare al rene per via ascendente (risalendo dalla vescica) o per via discendente (attraverso il sangue o i vasi linfatici).
Nonostante la via ascendente sia la causa più frequente di infezione renale, bisogna sottolineare che le pielonefriti sono comunque complicanze piuttosto rare della cistite. Infatti i meccanismi antireflusso presenti tra la vescica e gli ureteri, in assenza di malformazioni e patologie sono in grado di impedire la risalita dell'urina infetta verso il rene anche in presenza di alte pressioni all'interno della vescica, che spingono verso l'alto, dovute per esempio alla quantità elevata di urina presente o ad una forte pressione esercitata dall'esterno sull'addome.
Un difetto di questi meccanismi antireflusso aumenterà la possibilità che l'urina infetta risalga verso gli ureteri e che da qui l'infezione si propaghi rapidamente al rene. In questo caso il rischio di sviluppare pielonefrite in corso di cistite sarà più elevato.
Le specie batteriche responsabili di cistiti solitamente sono diverse da quelle responsabili di pielonefrite. Questo è un altro motivo per cui è raro che un'infezione vescicale si trasformi in infezione renale.
Anche un'ostruzione a livello dell'uretra (il canale che collega la vescica con l'esterno) potrebbe favorire una pielonefrite. In questo caso infatti l'urina non riuscirebbe ad essere espulsa a causa dell'intoppo (per esempio da calcoli, stenosi o tumori) e si accumulerebbe in vescica aumentando notevolmente la pressione al suo interno. Tale pressione continuerebbe ad aumentare fino a superare la resistenza dei meccanismi antireflusso che a questo punto cederebbero consentendo la risalita verso i reni dell'urina, che se infetta provocherà pielonefrite, se sterile idronefrosi.
La pielonefrite può anche essere dovuta ad agenti tossici non infettivi quali:
- farmaci (antinfiammatori, antidolorifici, antibiotici aminoglicosidici, ecc.)
- metalli (mercurio, piombo, ferro, arsenico, ecc.)
- erbicidi
- pesticidi
- mezzi di contrasto radiografici
In questo caso non ci sarà infezione, ma solo infiammazione del tessuto renale.
Convenzioni per i soci
Relazione tra cistite e pielonefrite
La cistite può causare pielonefrite?
La probabilità che una cistite possa provocare pielonefrite è molto bassa.
Nel nostro foum abbiamo visto migliaia di episodi di cistite e tra questi meno di una decina si sono evoluti in pielonefrite.
Uno studio italiano del 2011 ha seguito per 12 mesi 673 donne con batteriuria asintomatica. Metà delle donne furono trattate con antibiotici e metà non ricevette alcuna terapia. Tra le 673 donne partecipanti allo studio solo 3 donne svilupparono pielonefrite: due nel gruppo sottoposto ad antibiotici e una nel gruppo non trattato. Questo studio mette in evidenza quanto sia raro, in assenza di fattori predisponenti, il passaggio dei batteri dalla vescica ai reni anche in assenza di terapia antibiotica.
 Ricevi gratis lo schema di cura della cistite per evitare la pielonefrite
Ricevi gratis lo schema di cura della cistite per evitare la pielonefrite
Approfondimento: come curare la cistite per evitare pielonefrite
Sintomi
Quali sono i sintomi della pielonefrite?
I sintomi principali di un'infezione renale sono:
- febbre elevata (39°/40°)
- astenia (debolezza estrema)
- dolore al fianco o nella zona lombare della schiena
- nausea e vomito
Altri sintomi che possono accompagnare una pielonefrite sono:
- dolori addominali
- brividi
- ematuria (sangue nelle urine)
- condizioni generali scadenti
- diarrea
- aumentata sensibilità della zona cutanea lombare sul lato del rene interessato
Solo in un terzo dei casi sono presenti anche i tipici sintomi della cistite.
Approfondimento: sintomi della cistite
Diagnosi
Come si ottiene la diagnosi della pielonefrite?
La diagnosi di infezione urinaria può essere posta sulla base dell'esame delle urine, che può rilevare: proteine (cilindri), sangue, leucociti, batteri e pus.
La diagnosi viene confermata dalla manovra di Giordano: viene dato un colpetto con la mano di taglio sulla zona lombare sinistra e destra. Se la manovra scatena forte dolore vuol dire che c'è sofferenza renale.
Terapia
Come si cura la pielonefrite?
La pielonefrite acuta, curata con antibiotici mirati in base all'antibiogramma, di norma guarisce con restitutio ad integrum, cioè senza lasciare danni.
In casi più isolati l'infezione renale guarisce lasciando una cicatrice, che a sua volta diventa fattore predisponente di recidive.
Consulta la lista di professionisti esperti in pielonefrite consigliati da Cistite.info
Pielonefrite cronica e insufficienza renale
La pielonefrite cronica influisce sull'insufficienza renale?
Di norma la pielonefrite acuta non cronicizza. La cronicizzazione avviene solo in presenza di altri fattori predisponenti specifici (malformazioni anatomiche, calcoli renali, difetti dei meccanismi antireflusso tra vescica ed uretere, diabete, gotta, ecc.) e può precludere la normale funzionalità dell'organo con conseguente progressiva distruzione del tessuto renale.
La pielonefrite cronica nella maggior parte dei casi non è dovuta a batteri e si manifesta da subito come cronica, con una sintomatologia meno evidente di quella acuta:
- spossatezza
- inappetenza
- pallore
- sete
- poliuria
Anche se la pielonefrite cronica interessa quasi sempre un solo rene, rappresenta comunque un evento patologico grave perché a causa dell'ipertensione arteriosa (pressione alta) che ne consegue, può compromettere la funzionalità del rene opposto dando origine all'insufficienza renale cronica.
L'unica terapia possibile in caso di insufficienza renale è la dialisi, una grossa macchina esterna al paziente, che si sostituisce ai reni malati. A giorni alterni tutto il sangue del paziente dovrà passare attraverso questo filtro artificiale per poter essere depurato e l'intero procedimento richiede ore di trattamento. Per questo motivo la dialisi compromette la qualità di vita del paziente.
Bibliografia
- “Manuale di chirurgia generale vol II” G. Fegiz, D. Marrano, U. Ruberti, Piccin 1996
- “Metodologia diagnostica: semeiotica medica e diagnosi differenziale” C. Sacchetti, Piccin 1991, pagg 136-144
- “Valutazione del ruolo della batteriuria asintomatica nella prevenzione delle recidive sintomatiche nelle giovani donne affette da UTI ricorrenti...” F. Meacci, T. Cai, N. Mondaini, L. G. Luciani, D. Tiscione, G. Malossini, S. Mazzoli, R. Bartoletti, 84°congresso nazionale SIU, Roma 23-26 ottobre 2011
- “Medicina preventiva e riabilitativa” A. Zangara, Piccin, 1996, pagg 491-494
- “Segni e sintomi della medicina d'emergenza” S. R. Votey, M. A. Davis, Elsevier Masson, 2008, pagg 39/40
- “Diagnostica per immagini dell'apparato urogenitale” L. Grazioli, Springer editore, 2008, pagg 146-148
- “Manuale Merck per medici”
- “Manuale di citopatologia” A. Vecchione, Piccin editore
- “Anatomia patologica clinica” M. Raso, Vol II, Piccin editore
- “Cistite pseudomembranosa: ha senso parlarne ancora oggi?” M. Larosa, F. Facchini, G.L. Pozzoli, B. Monica. Dagli atti del 56° convegno nazionale di Saint Vincent della società degli urologi del nord italia. Volume 75 n. 2, S-10
- “Tamm-Horsfall protein: a multilayered defence molecule against urinary tract infection” M.D. Säemann, T. Weichhart, W. H. Hörl, G. J. Zlabinger, Medical University of Vienna, Vienna, Austria.1, Eur J Clin Invest. 2005 Apr;35(4):227-35
- “Il dosaggio della glicoproteina di Tamm-Horsfall: sfizio nefrologico o strumento diagnostico?” M. Marangella, M. Petrarulo, C. Bagnis, S. Berutti, C. Vitale, A. Ramello, UO Nefrologia Dialisi e Centro Calcolosi Renale, Ospedale Mauriziano Umberto I di Torino
- “Valutazione del ruolo della batteriuria asintomatica nella prevenzione delle recidive sintomatiche nelle giovani donne affette da UTI ricorrenti...” F. Meacci, T. Cai, N. Mondaini, L. G. Luciani, D. Tiscione, G. Malossini, S. Mazzoli, R. Bartoletti, 84°congresso nazionale SIU, Roma 23-26 ottobre 2011