Il virus
Come agisce il virus dell'HPV?
L'HPV è un virus della famiglia dei PA.PO.VA (che comprende: Papilloma, Polioma, Vaquolating).
L'HPV si riproduce solo negli strati più profondi delle mucose urinarie, genitali e orali. Riesce a raggiungere questi strati profondi attraverso aperture nel tessuto provocate da microtraumi (dovuti per esempio all'attrito durante il rapporto o ad infiammazioni/infezioni locali).
Esistono più di 100 diversi tipi di HPV:
- la maggior parte di essi (due terzi) provoca verruche cutanee non genitali (classiche quelle sulle mani o sui piedi, prese in piscina)
- una quarantina di tipi di HPV interessano le mucose genitali
- solo una ventina sono potenzialmente in grado di sviluppare carcinoma (tumore maligno) genitale
Ognuno di essi predilige un organo ed un tessuto diverso ed ognuno può causare danni di diversa gravità.
I ceppi a maggior rischio tumorale genitale sono il 16 e il 18 (il tipo 16 è responsabile di più del 50% dei carcinomi della cervice, mentre il 18 è quello collegato ad una prognosi peggiore per via della maggiore aggressività e della maggiore velocità di evoluzione).
Quelli a medio rischio sono: 31 e 33 (con rischio maggiore), seguiti da 30, 32, 35, 39, 45, 51, 52, 53, 56, 58, 59, 66, 68, 72, 73, 82
Quelli a basso rischio sono: 6, 11, 40, 42, 43,44, 54, 55, 61, 70, 72, 81 (i tipi 6 e 11 sono responsabili del 90% dei condilomi benigni).
Contagio
Come avviene il contagio da HPV?
 L'HPV è un virus molto debole al di fuori del corpo umano. Infatti viene distrutto dalle temperature superiori a 70 gradi, dall'assenza di umidità, dai detersivi e dai detergenti. Per poter sopravvivere, quindi ha bisogno delle cellule umane o animali. Al di fuori di esse muore, a meno che sulle superfici inanimate in cui arriva non ci siano residui di secrezioni e cellule umane (asciugamani, biancheria, piscine, spiaggia, ecc) nelle quali comunque riesce a sopravvivere solo poche ore. Infatti il contagio attraverso oggetti e superfici contaminati da materiale organico umano infetto è molto raro (5% di tutti i contagi), motivo per cui alcune ragazze vergini sono positive al test dell'HPV-DNA.
L'HPV è un virus molto debole al di fuori del corpo umano. Infatti viene distrutto dalle temperature superiori a 70 gradi, dall'assenza di umidità, dai detersivi e dai detergenti. Per poter sopravvivere, quindi ha bisogno delle cellule umane o animali. Al di fuori di esse muore, a meno che sulle superfici inanimate in cui arriva non ci siano residui di secrezioni e cellule umane (asciugamani, biancheria, piscine, spiaggia, ecc) nelle quali comunque riesce a sopravvivere solo poche ore. Infatti il contagio attraverso oggetti e superfici contaminati da materiale organico umano infetto è molto raro (5% di tutti i contagi), motivo per cui alcune ragazze vergini sono positive al test dell'HPV-DNA.
Il 95% dei contagi avviene per via sessuale, grazie alla quale il virus può passare direttamente dalle cellule del partner infetto a quelle del partner sano senza passaggi nell'ambiente esterno. Questa modalità di contagio fa sì che l'infezione da HPV venga considerata una malattia sessualmente trasmissibile.
Il sesso orale può portare l'infezione dai genitali alla laringe provocando papillomi sulle corde vocali.
La trasmissione dell'HPV dalla madre al feto è rara e può avvenire durante il passaggio nel canale del parto se la condilomatosi è estesa.
Di solito dopo il contatto con l'HPV si crea una immunitá tipo-specifica che tutela da nuove reinfezioni da parte dello stesso virus. Ciò impedisce l'effetto ping-pong tra i partner. È tuttavia possibile contrarre una infezione da un tipo di HPV diverso da partner diversi. E' normale quindi che i rapporti sessuali con più partner senza l'uso di profilattico espongano il soggetto ad un maggior rischio di contagio. Il preservativo tuttavia tutela, ma non protegge totalmente in quanto l'HPV può essere presente anche a livello inguinale, scrotale e anale.
L'infezione genitale da HPV è molto diffusa. Si calcola che il 75% della popolazione è HPV positiva, ossia è venuta in contatto con questo virus durante la propria vita. Tuttavia solo l'1% sviluppa le lesioni benigne caratteristiche della malattia.
Convenzioni per i soci
Sintomi e manifestazioni cliniche
Come si manifesta il virus da HPV e quali sono i sintomi?
La sintomatologia dovuta ad infezione da HPV si manifesta passando attraverso tre fasi:
- latente
- subclinica
- conclamata
Fase di latenza
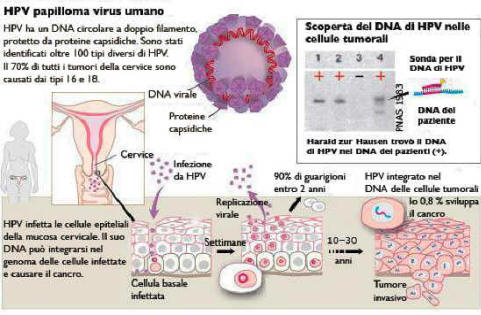
Una volta che il virus dell’HPV raggiunge le cellule della mucosa genitale, vi deposita all'interno il suo DNA (il patrimonio genetico necessario alla sua riproduzione). Finchè il DNA del virus resta libero nella cellula senza entrare nel nucleo (stadio episomale) il virus non si replicherà, quindi non ci saranno sintomi, non ci saranno lesioni, il pap test sarà negativo e la sua presenza sarà evidenziabile solo previa ricerca del suo DNA o degli anticorpi anti HPV. Questa condizione definita latente, ha una durata che varia da 1 mese e 50 anni dal primo contagio col virus ed è la condizione che presenta la maggior parte delle donne che hanno contratto l'HPV.
Solo quando il DNA entra nel nucleo, il virus si attiva e riesce ad infettare nuove cellule proprie o del partner attivando la risposta immunitaria. In seguito a questa risposta immunitaria l'80% delle infezioni spariscono completamente e spontaneamente senza aver mai dato alcun sintomo (la maggiorparte guarisce entro 6 mesi dal contagio), nel restante 20% l'infezione può restare latente, diventare sub-clinica o dare malattia conclamata.
Fase sub-clinica
Nella fase sub clinica la malattia non è del tutto evidente, ma attraverso la colposcopia o il Pap-test si possono già osservare prevalentemente sulla cervice uterina le prime piccole alterazioni (dette papulari se in rilievo o maculari se piatte). Nel 60% dei casi queste lesioni guariscono spontaneamente, quindi non vanno trattate, ma solo controllate nel tempo, anche in considerazione del fatto che in questa fase è molto difficile distinguere queste alterazioni dalle papille fisiologiche prive di significato patologico.
Malattia conclamata
Nella malattia conclamata le alterazioni si possono vedere ad occhio nudo. La malattia si manifesta con la formazione di condilomi (formazioni in rilievo di natura benigna, che non vanno trattate poiché innocue)
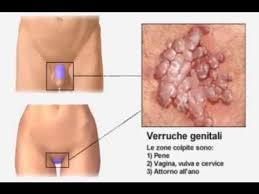 Condilomi
Condilomi
o con zone di displasia (alterazioni del tessuto potenzialmente cancerogene).
 Displasia
Displasia
La displasia, in base alla gravità, viene classificata in 3 stadi: CIN1, CIN2 e CIN3, fino ad arrivare al carcinoma in situ (tumore maligno circoscritto alla mucosa genitale). I condilomi e le displasie CIN1 vengono considerate lesioni lievi LSIL (Low-grade Squamous Intraepithelial Lesion, ossia Lesione Intraepiteliale Squamosa di basso grado). Le lesioni CIN2, CIN3 e il carcinoma sono considerate HSIL (High-grade Squamous Intraepithelial Lesion, ossia Lesione Intraepiteliale Squamosa di alto grado).
L'evoluzione della displasia è molto lenta e possono servire anche 7 anni perché si trasformi in carcinoma, che a sua volta può impiegare dai 7 ai 12 anni per diventare invasivo (cioè dare metastasi e coinvolgere i linfonodi).
Meno frequenti le displasie a livello urinario (4-8%), che possono interessare l'uretra e più raramente la vescica dando uretriti e cistiti croniche resistenti agli antibiotici (efficaci sui batteri, ma non sui virus).
Approfondimento: I condilomi e le displasie
Fattori di rischio
Quali sono i fattori di rischio dell'HPV?
Il virus attacca le giovani cellule (dette “di riserva” o “metaplasiche”), che non sono in grado ancora di difendersi e che quindi rappresentano un terreno fertile per il Papilloma virus. Queste giovani cellule si trovano nella zona più profonda del tessuto epiteliale (detta “di trasformazione”) e man mano che maturano risalgono verso la superficie per sostituire le vecchie cellule danneggiate.
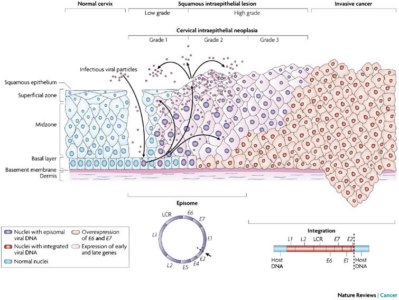
Quindi ogni lesione del tessuto, sofferente a causa di infiammazioni, infezioni e microtraumi, consente all'HPV di penetrare in profondità e raggiungere queste cellule fragili.
Per questo motivo qualsiasi intervento chirurgico effettuato sul tessuto genitale aumenta il rischio di attivare il virus dell'HPV in quanto gli apre la strada verso le cellule indifese nelle quali riesce ad entrare senza difficoltà e ad attivare la riproduzione di altre cellule infette e alterate (fenomeno di Koebner).
Le adolescenti hanno un rischio nettamente superiore di contrarre infezione a causa dell'immaturità delle loro mucose vaginali,vulvari e cervicali, pertanto più precoci sono i rapporti sessuali e maggiore è il rischio di infezione.
Il contagio col virus quindi non è sufficiente affinché la malattia si manifesti con condilomi, displasia o carcinoma. Perché si attivi la malattia oltre al contagio devono essere presenti numerosi altri fattori:
- aggressività dell'HPV e carica virale,
- stato di salute della donna (squilibri ormonali, deficit immunitari),
- abitudini e stile di vita (numero di partners, fumo di sigaretta, abuso di alcool, contraccettivi orali da più di 4 anni, numerose gravidanze),
- dieta squilibrata (carenza di acido folico, vitamine e antiossidanti),
- presenza di infezioni genitali concomitanti (l'HPV è frequentemente associato ad infezioni da Chlamydia, Mycoplasma, Ureaplasma, Candida, Epstein Barr virus, Herpes virus e sifilide poiché la base sulla quale insorgono è la stessa: la fragilità e l'alterazione delle mucose genitali),
- condizioni delle mucose genitali (traumi e microtraumi da rapporto, infiammazione, infezione),
- precocità dei primi rapporti (più è precoce il rapporto e maggiore è il rischio di malattia).
Diagnosi
Come viene effettuata la diagnosi dell'HPV?
La diagnosi viene fatta attraverso:
- Visita ginecologica: già a occhio nudo il ginecologo può rilevare la presenza dei condilomi, ma non delle lesioni più precoci.
- Pap test: è un esame citologico, cioè che analizza le caratteristiche delle cellule prelevate. Oltre alla presenza del virus, il pap test può valutare il tipo di alterazione cellulare stabilendo se c'è displasia, di quale tipo (CIN1, CIN2, CIN3), o se addirittura si è già di fronte ad un carcinoma in situ (CIS).
Approfondimento
Pap test: cos'è e come si interpreta - Vulvoscopia e la colposcopia: il colposcopio è una specie di microscopio che riesce ad ingrandire l'immagine del tessuto fino a 30 volte. Viene valutata la cervice (colposcopia), la vulva (vulvoscopia) ed il canale vaginale previa applicazione di acido acetico al 3-5%, che mette in rilievo le lesioni sospette. Contestualmente alla colposcopia può essere effettuata una biopsia per valutare la malignità della lesione apparsa al colposcopio.
Approfondimento: Vulvoscopia/colposcopia: cos'è e come si interpreta
- Microcolposcopia: consente non solo di vedere i tessuti anche minimamente lesionati, ma anche di ingrandire l'immagine di questi tessuti tanto da riuscire a vedere le singole cellule e le loro caratteristiche normali o patologiche individuando quindi l'estensione della zona colpita per effettuare una biopsia maggiormente mirata.
- Biopsia: sotto la guida del colposcopio vengono prelevati più frammenti di tessuto nelle aree che appaiono patologiche. Tali campioni bioptici vengono poi inviati in laboratorio per l'analisi istologica (cioè del tessuto). La biopsia dovrebbe essere riservata solo ai casi dubbi, alle lesioni persistenti, in caso di immunità compromessa e in caso di lesione molto sospetta.
- Esplorazione rettale: visiva o con l'uso delle dita, permette di vedere e rilevare le alterazioni anali.
- Anoscopia: attraverso un endoscopio vengono viste le lesioni anali anche più piccole e meno visibili o non palpabili. E' consigliata in caso di rapporti anali costanti, infezioni anali ricorrenti, presenza di condilomi anali esterni, deficit immunitari.
- Tipizzazione del DNA virale (PCR, HC2 o Southern Blot): è un esame che va a ricercare il DNA del virus presente nelle cellule prelevate attraverso una specie di spazzolino (cito-brush). Se l'esito è positivo verrà indicato il tipo di virus ritrovato e la capacità alta, media o bassa di sviluppare carcinoma. La ricerca del DNA-HPV può essere effettuata anche su campioni di urine e di sperma.
Approfondimento Tipizzazione del DNA virale
L'uomo deve rivolgersi al dermatologo, all'urologo, all'andrologo o ad un centro per le malattie sessualmente trasmissibili per la diagnosi di infezione da HPV.
Terapia
Come funziona la terapia per l'HPV?
Poichè la malattia ha un'elevata probabilità di regressione spontanea, nella maggior parte dei casi (condilomi, CIN1, CIN2 e CIN3) non sarebbe necessaria alcuna terapia. Tuttavia l’allarmismo altamente interessato che si è fatto e si continua a fare attorno all’HPV ha portato ad un abuso diagnostico e terapeutico ingiustificato e controproducente.
Approfondimento: Allarmismo ingiustificato verso l’HPV
Le terapie sono solo sintomatiche: si possono eliminare i condilomi e le displasie, ma nessuna terapia è ancora in grado di eliminare il virus.
Per questo motivo il problema principale delle terapie per l’HPV sono le recidive provocate da un abbassamento delle difese immunitarie o dal fenomeno di Koebner (che consiste nell'attivazione del virus latente da parte dello stesso trattamento).
Per evitare il fenomeno di Koebner, tra i trattamenti disponibili per i condilomi e le lievi displasie sarebbero preferibili le terapie immunostimolanti (naturali o di sintesi), meno invasive e più efficaci.
Approfondimento: Terapie immunostimolanti per hpv
Troppo spesso invece, sia per volere della donna immotivatamente terrorizzata dall'HPV, sia per interesse del ginecologo poco umano e molto venale, vengono utilizzate terapie demolitive (chirurgia e farmaci caustici) anche sulle alterazioni non pericolose LSIL, che possono guarire spontaneamente e che andrebbero solo tenute controllate. Le possibili complicanze di queste terapie aggressive sono: infezioni, restringimenti cicatriziali, perdita dell'elasticità delle mucose, ipersensibilità delle mucose vulvari, dolore neuropatico genitale, vulvodinia. Per questo motivo cistite.info APS consiglia alle persone affette da infezioni genitali di rivolgersi a medici e professionisti consigliati, la nostra associazione si offre di semplificare la ricerca al professionista corretto basandosi sulle recensioni ed esperienze dei nostri soci. Inoltre i soci hanno accesso a molteplici benefici ed agevolazioni: scopri i servizi per te.
Approfondimento: Terapie chirurgiche, Farmaci caustici
In caso di carcinoma o di displasie CIN2 o CIN3 dubbi della cervice la terapia più utilizzata è la conizzazione, che consiste nell'asportazione chirurgica di una parte a forma di cono del collo dell'utero.
Le complicanze maggiori (precoci o tardive) dovute alla conizzazione sono: infezioni, restringimenti cicatriziali, perdita dell'elasticità delle mucose, maggior rischio di aborti e parti prematuri nelle gravidanze successive all'intervento.
In caso di carcinoma invasivo si procede all’asportazione dell’utero (isterectomia) e se necessario anche degli annessi (ovaie, tube).
La prevenzione
Come si previene l'HPV?
La migliore terapia resta sempre e comunque la prevenzione basata sull'eliminazione dei fattori di rischio:
- utilizzare il preservativo
- rinforzare il sistema immunitario
- rinforzare le difese vaginali
- evitare i microtraumi da rapporto
- evitare la contraccezione ormonale
- evitare il fumo di sigaretta e l'abuso di alcool
- seguire una dieta equilibrata ricca di acido folico, vitamine e antiossidanti
- curare le infezioni vaginali con cure naturali non aggressive
Un discorso a parte merita il vaccino contro l'HPV. E' davvero utile o è solo frutto di una grossa speculazione commerciale?
Approfondimento: Il vaccino contro l'HPV
Bibliografia
- “Recent Developments in Human Papillomavirus (HPV) Vaccinology. Viruses.” Williamson AL.
- “Human papilloma virus (HPV) mediated cancers: an insightful update.” Baba SK, Alblooshi SSE, Yaqoob R, Behl S, Al Saleem M, Rakha EA, Malik F, Singh M, Macha MA, Akhtar MK, Houry WA, Bhat AA, Al Menhali A, Zheng ZM, Mirza S.
- “Human Papilloma Virus-Infected Cells.” Cruz-Gregorio A, Aranda-Rivera AK.
- “Human Papillomavirus Vaccination.” Markowitz LE, Unger ER.