L'HPV è un virus trasmesso per via sessuale, potenzialmente in grado di sviluppare a livello genitale alterazioni benigne (condilomi e displasie) e maligne (carcinomi).
Le terapie del'infezione da HPV sono solo sintomatiche: possono cioè eliminare queste alterazioni, ma non sono in grado di eliminare il virus che le ha provocate.
Fortunatamente la malattia ha un'elevata probabilità di regressione/guarigione spontanea e in tutti i casi di alterazione lieve (LSIL) non sarebbe necessaria alcuna terapia. Tuttavia l’allarmismo altamente interessato che si è fatto e si continua a fare attorno all’HPV ha portato ad un abuso diagnostico e terapeutico ingiustificato e controproducente.
Approfondimento: Allarmismo ingiustificato verso l’HPV
Il problema principale delle terapie per l’HPV sono le recidive provocate da un abbassamento delle difese immunitarie o dal fenomeno di Koebner.
Il fenomeno di Koebner consiste nell'attivazione del virus latente da parte dello stesso trattamento. Il virus dell'HPV infatti resta innocuo finché resta latente nei nuclei delle cellule basali. Solo quando queste si rompono il virus esce, viene riconosciuto ed attaccato dal sistema immunitario e come risposta difensiva diventa aggressivo invadendo anche i tessuti vicini. La biopsia ed i trattamenti possono quindi modificare una situazione di equilibrio precedente e favorire la crescita delle lesioni da HPV. Per tale motivo
“In assenza di manifestazione produttiva della malattia, il rinvenimento di HPV-DNA non deve cambiare il management (la gestione nda) della paziente se non in termini di follow up (controllo nda) (...) evitare inutili terapie, che possono essere causa di alterazioni dell'equilibrio anatomico, fisiologico e funzionale dell'ambiente vulvare, con conseguente ipo-lubrificazione, secchezza, dispareunia, vulvodinia, allodinia ed altre alterazioni.” (Anglana et al “Trattato di patologia vulvare” see Firenze)
A queste complicanze bisogna aggiungerne altre: infezioni, restringimenti cicatriziali, perdita dell'elasticità delle mucose, ipersensibilità delle mucose vulvari, dolore neuropatico genitale, vulvodinia, fenomeno di Koebner.
Per evitare il fenomeno di Koebner è altamente consigliabile intervenire solo laddove indispensabile e con trattamenti il meno demolitivi possibile.
I condilomi esterni possono essere trattati con farmaci immunostimolanti (scelta da preferire) sintetici o naturali e solo in seconda battuta con i farmaci caustici/citotossici o con la chirurgia.
Per le displasie e i condilomi interni l'unica possibilità di trattamento è quella chirigica, ma è consigliabile solo in caso di lesioni gravi o dubbie di HSIL o in caso di carcinoma.
Convenzioni per i soci
Chirurgia
Le tecniche chirurgiche sono molteplici, come molteplici sono le possibili complicanze.
- Diatermocoagulazione (DTC) - E' una specie di bisturi che brucia e coagula contemporaneamente. E' una tecnica altamente invasiva e distruttiva, ritenuta ormai obsoleta per gli elevati danni tissutali che provoca. Veniva utilizzata per eliminare i condilomi esterni.
- Leep - (ansa diatermica, ovvero una specie di bisturi a forma di cappio). E' meno invasiva e più precisa, inattuabile su lesioni estese, prevede estrema manualità, esperienza e controllo da parte del chirurgo. Viene utilizzata sia su condilomi esterni che sulla cervice.
- Crioterapia - con un tampone imbevuto di azoto/nitrogeno liquido si congelano i vasi sanguigni che alimentano il condiloma esterno, che così muore e si stacca; non necessita di anestesia e non crea sanguinamento, limita i rischi postoperatori, ma non è applicabile a lesioni estese ed è poco pratica per la paziente obbligata a molte sedute.
- Laser a CO2 - utilizzata soprattutto per le lesioni vulvari, determina la morte delle cellule colpite dal laser e con esse la morte del virus contenuto, è meno traumatica e riduce (ma non annulla) le complicanze post chirurgiche quali diminuzione dell'elasticità del tessuto trattato, dispareunia, secchezza vaginale, vulvodinia. Nonostante che dovrebbe essere il trattamento chirurgico di prima scelta, in realtà è poco usato perchè costoso e perchè richiede lunghi tempi di addestramento del chirurgo. Se necessario intervenire sui condilomi è consigliabile un ginecologo che utilizzi questa tecnica
- Asportazione chirurgica a lama fredda - molto invasiva e altamente a rischio di complicanze post operatorie, è utilizzata per i condilomi giganti esterni e per i casi di pronto intervento.
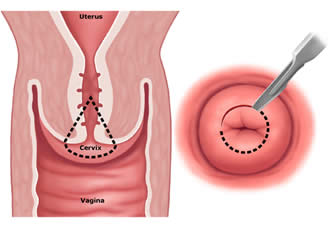 Conizzazione - In caso di carcinoma o di gravi displasie HSIL dubbie della cervice la terapia più utilizzata è la conizzazione, che consiste nell'asportazione chirurgica di una parte a forma di cono del collo dell'utero.
Conizzazione - In caso di carcinoma o di gravi displasie HSIL dubbie della cervice la terapia più utilizzata è la conizzazione, che consiste nell'asportazione chirurgica di una parte a forma di cono del collo dell'utero.
Viene utilizzata sia per effettuare biopsie, sia per eradicare il tumore se questo è abbastanza piccolo da essere compreso totalmente nel cono asportato.
Può essere effettuata con bisturi a lama fredda (è il bisturi tradizionale, prevede la chiusura con punti di sutura ed alti rischi di emorragie), LEEP (riduce i tempi dell'intervento, il rischio di emorragia e di complicanze, ma può rovinare il campione prelevato rendendolo difficilmente analizzabile), laser (rapido e preciso, riduce i rischi operatori, le complicanze, i tempi di intervento e di recupero), DTC (più invasiva e rischiosa nel post operatorio, ma molto utilizzata per i costi molto contenuti!).
Le complicanze maggiori (precoci o tardive) dovute alla conizzazione sono: infezioni, restringimenti cicatriziali, perdita dell'elasticità delle mucose, maggior rischio di aborti e parti prematuri nelle gravidanze successive all'intervento.- Isterectomia - In caso di carcinoma invasivo si procede all’asportazione dell’utero e se necessario anche degli annessi (ovaie, tube).
Testimonianze
Nel novembre 2011 ho 25 anni e mi arriva a casa la lettera di invito per fare il pap test gratuito dalla mia regione. Visto che l'ultimo pap test l'avevo fatto nel 2009 ed il giorno e l'ora mi andavano benissimo, ho accettato. Risultato: LESIONE SQUAMOSA INTRAEPITELIALE DI BASSO LIVELLO (CIN 1 o L-SIL 1). Quando mi sono ripresentata in consultorio per avere delle spiegazioni mi hanno liquidata dicendomi che mi avevano già preso (per fine gennaio) l'appuntamento per una colposcopia e che mi avrebbero seguito loro gratuitamente.
Non contenta del trattamento sono andata privatamente dal mio ginecologo. Dalla colposcopia risultava una lesione al collo dell'utero e condilomatosi a livello vulvare (e le vedevo pure io!) e nel canale vaginale. Mi ha consigliato di togliere tutto con la DTC perché più efficace di altri metodi.
Allora cominciano le sedute (4): punturine di anestesia nella regione vulvare e nel canale vaginale (parecchio dolorose ed io contratta a più non posso) e rimozione poi della condilomatosi con una specie di bisturi che manda una corrente ad alta frequenza (che odore di pelle di gallina bruciata! ). Non ho avuto perdite di sangue dopo perché, questo metodo, garantisce l'immediata cicatrizzazione creando una specie di crosticina nerastra. Per la rimozione della lesione al collo dell'utero non mi ha fatto l'anestesia perché è una zona dove ci sono pochissime terminazioni nerovose (infatti ho sentito ZERO dolore se non l'utero contrarsi ), ma i tempi di ciatrizzazione sono stati più lunghi perché l'ambiente è più umido (infatti mi sono aiutata con degli ovuli cicatrizzanti).
Dopo le sedute applicavo un tampone vaginale imbevuto di Aureomicina per qualche giorno (faceva male ad inserirlo).
Il post operatorio si è risolto meravigliosamente, ma, da maggio, dopo l'ultima operazione, guarda caso, dopo anni di benessere, le cisiti sono ritornate, con frequenza sempre più ravvicinata (ogni mese) ed inoltre sento la forchetta vaginale più sensibile, una leggera contrattura ed una sesazione generale di intorpidimento della vulva. Non è un quadro grave, ma io sono CONVINTA che tutto questo non ci sarebbe se non avrei fatto la DTC!
Non mi soffermo sui soldi spesi perché preferisco non ricordare...!!!
(Paola86 15 dic 2012 Cistite.info)
Leggi altre testimonianze sulla DTC (diatermocoagulazione)
Farmaci caustici/citotossici
Sono sostanze che bruciano il tessuto e vengono utilizzate per eliminare i condilomi esterni, tramite applicazioni locali. Le sostanze più utilizzate sono:
- Podofillina: resina molto tossica e poco efficace (20-40% di efficacia), è oggi quasi abbandonata e sostituita dalla podofillotossina
- Podofillotossina: più efficace (50-70% di efficacia) e meno tossica, può essere applicata dalla stessa paziente
- 5fluorouracile: crema chemioterapica con effetto antivirale, poco maneggevole perchè molto tossica ed irritante per le mucose e non tutela dalle recidive, pertanto viene sempre meno utilizzato
- Acido tricloroacetico: corrosivo ed ulcerativo, viene applicato solo dal personale sanitario su lesioni di piccole dimensioni ad intervalli settimanali.
Ai farmaci caustici, visti i numerosi effetti collaterali, sono preferibili trattamenti meno aggressivi, come le terapie immunomodulanti.
Convenzioni per i soci
Terapie immunomodulanti
Il problema principale delle terapie delle lesioni da HPV sono le recidive. Queste avvengono per due motivi principali: le basse difese immunitarie del portatore e il fenomeno di Koebner (l'attivazione del virus latente da parte dello stesso trattamento). Per ovviare a questo problema è consigliabile utilizzare come prima scelta prodotti che vanno a stimolare la risposta immunitaria:
- Imiquimod al 5%: è una crema che aumenta la produzione di interferone e citochine (elementi immunizzanti), da applicare localmente dal paziente stesso. Ha dimostrato notevole successo anche come prevenzione delle recidive. I dati sull'efficacia a lungo termine sono assenti essendo un farmaco in commercio solo dal 2000). Viene applicato localmente a livello vulvare e perineale, mentre è sconsigliato a livello cervico-vaginale o in gravidanza poiché piuttosto aggressivo (nel 40% delle pazienti provoca eritemi ed escoriazioni vulvo/perineali). Le remissioni sono comprese tra il 65 e il 75% delle pazienti trattate e ciò lo rende il farmaco d'elezione, nonostante il costo. Viene applicato 3 volte a settimana per un massimo di 16 settimane. I primi benefici si vedono dopo 5/6 settimane di trattamento.
- Interferone alfa e beta: antivirali e immunostimolanti, utilizzati sia per uso locale, che endovenoso ed intramuscolare, a causa del costo elevato, degli elevati effetti collaterali e della poca maneggevolezza, vengono usati sempre meno.
- Cidofovir (nucleotide fosfonato aciciclico): è un farmaco antivirale usato per via endovenosa con somministrazioni ogni 1-2 settimane. E' efficace, ma ha costi elevatissimi (1000 euro a scatola!!), infatti viene concesso dal sistema sanitario nazionale solo in casi eccezionali. La formulazione in basse concentrazioni (1%) viene invece concessa e somministrata dal medico a livello locale vaginale e anale.
- MSP (metisoprinolo): farmaco antivirale ed immunostimolante.
- Carbossilmetil-beta-glucano/argento micronizzato: oltre all'azione immunitaria ha azione cicatrizzante ed antivirale.
- HspE7: è un farmaco in fase di sviluppo per curare la displasia e molte altre alterazioni provocate dall'hpv. E' una proteina in grado di attivare il sistema immunitario contro l'hpv anche a contagio già avvenuto e con malattia già manifestata, funzionando sia da vaccino preventivo, sia da terapia curativa.
Testimonianze
"Volevo però portare la mia testimonianza sulle cure per l'HPV, che mi è stato diagnosticato quando avevo 19 anni (1991), dal ginecologo del consultorio del mio quartiere.
Avevo molti disturbi vaginali, e non si era capito fossero dipesi da quello, quindi mi erano stati fatti fare accertamenti che avevano evidenziato una infezione invasiva, molto estesa.
Sono originaria di Roma, anche se ora vivo a Milano, e al Policlinico Gemelli ho incontrato uno dei ginecologi peggiori che la storia umana possa ricordare.
Ricordo che stava facendomi una colposcopia e ad un tratto ha chiamato una collega "Giovanna, vieni a vedere qui. Mamma mia che invasione. Fai una foto!" e a me "Lei è sicura di non essere sieropositiva, perché un'infezione così estesa, di solito, viene alle immunodepresse".
Avevo 19 anni, ero giovane e impaurita ma mi ricordo di averlo fatto NERO. Sono uscita dal Gemelli con la prescrizione di "bruciature laser".
Il gine del consultorio si è opposto da subito, dicendo che quella non era di certo la cura, ma al limite il modo per far andare via "momentaneamente" le lesioni, che però, se il virus è presente, si sarebbero potute comunque ripresentare. E poi mi disse che su un utero intatto non si interviene con la motosega (ha usato proprio questo termine, non me lo dimenticherò mai) , perché l'utero non sta lì tanto per, ma serve per le gravidanze e se "hai già subito un trauma tanto grande e così esteso, il mio timore è per le tue gravidanze future".
Morale: sono stata curata ad iniezioni di immunostimolatori, ed il mio corpo ha reagito debellando il virus, tanto che, anche a distanza di anni, non si è più ripresentata nessuna manifestazione ed anche di recente, con la seconda gravidanza, ricercando il DNA nel sangue, risulta non essere presente.
Spero che il mio racconto sia utile alle altre"
(Thea 19 febbraio 2014 Cistite.info)
Cure e rimedi naturali
La migliore strategia per contrastare naturalmente o prevenire l'infezione da HPV è il rinforzo delle difese immunitarie e l'eliminazione dei fattori di rischio.
Per rinforzare il sistema immunitario sistemico esistono sostanze naturali da assumere per bocca con proprietà antivirali, immunostimolanti ed antiossidanti. Queste sono: lattoferrina, vitamina C, echinacea, uncaria, zinco, fermenti lattici, camu camu, fungo di maitakè, shiitake, thuya occidentalis, miscele naturali contenenti diverse sostanze naturali (bitter melon, clavillia, mullaca, jergon sacha, carqueja, amargo, chanca piedra, mutamba, anamu, sarsaparilla,fedegoso,samanbaia, macela).
Esistono poi rimedi naturali molto efficaci per rinforzare le difese vaginali in modo da agire direttamente nella sede dell'infezione: yogurt, fermenti lattici, lattoferrina, vitamina C, antiossidanti, miele, aloe, acidificanti, ecc.
Per eliminare i fattori di rischio sarà sufficiente seguire i seguenti consigli:
- utilizzare il preservativo durante i rapporti
- evitare i microtraumi da rapporto utilizzando un lubrificante non irritante
- evitare la contraccezione ormonale
- evitare il fumo di sigaretta e l'abuso di alcool
- seguire una dieta equilibrata ricca di acido folico, vitamine e antiossidanti
- curare le infezioni vaginali con cure naturali non aggressive.
Un discorso a parte merita il vaccino contro l'HPV. E' davvero utile e è solo frutto di una grossa speculazione commerciale?
Approfondimento: Il vaccino contro l'HPV