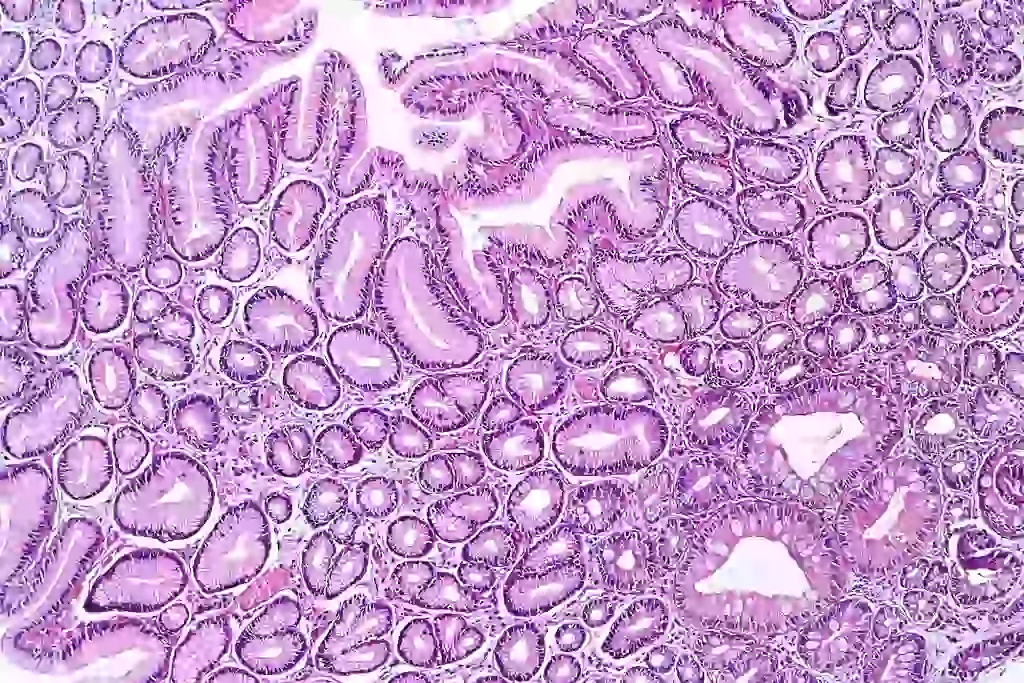
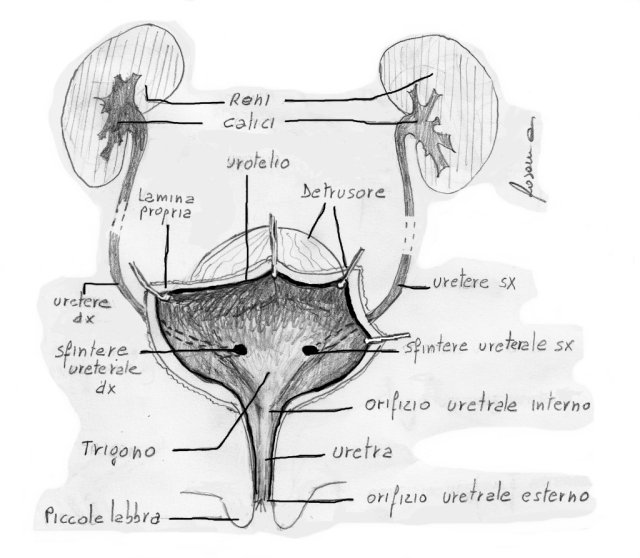
Die Metaplasie, auch als trigonale Zystitis, pseudomembranöse Trigonitis, granuläre Trigonitis oder Uretrotrigonitis bezeichnet, ist eine Ansammlung erhabener, weiß-grauer Plaques (ähnlich den Apenninen auf einem dreidimensionalen geografischen Modell). Diese Plaques betreffen vor allem das vesikale Trigon (den hinteren und unteren Teil der Blase).
Die Metaplasie kann und sollte als physiologisches Blasengewebe betrachtet werden.
Die harmlose und nicht pathologische Metaplasie kann sich jedoch als Reaktion auf wiederholte infektiöse, östrogene, entzündliche und mechanische Reize in keratinisiertes Gewebe übergehen, das heißt, es wird hart, verdickt und verliert an Elastizität: die Leukoplakie.
Metaplasie
Das Trigonum, die Harnröhre und die Vagina haben denselben embryonalen Ursprung, weshalb die Gewebe dieser drei Strukturen sehr ähnlich sind. Da das Gewebe des Trigonums dem vaginalen Plattenepithelgewebe sehr ähnlich ist, reagiert es empfindlich auf Veränderungen des Östrogenspiegels während des Menstruationszyklus. Durch verschiedene chronische Reizfaktoren (hormonell, chemisch, infektiös oder mechanisch) wird es dicker und auffälliger. Es wurde festgestellt, dass die Verabreichung von Östrogenen zu einer Verdickung des Trigonums und einer Ausdehnung der Plaques führt. Tatsächlich tritt die Metaplasie hauptsächlich bei Frauen im gebärfähigen Alter auf, also dann, wenn der Östrogenspiegel am höchsten ist. Vor der Pubertät ist sie nicht vorhanden, bei Männern äußerst selten, nimmt in den Wechseljahren ab oder verschwindet ganz und verändert sich im Verlauf des Menstruationszyklus parallel zu den Vorgängen im Vaginalgewebe.
Daher sollte eine Metaplasie als eine normale und nicht pathologische Erscheinung betrachtet werden.
In einer Studie an Blasen von Verstorbenen wiesen 72% der untersuchten Trigonum-Bereiche eine Plattenepithelmetaplasie auf, was darauf hindeutet, dass Metaplasie selbst bei Personen ohne urologische Symptome sehr häufig ist.
Würde man bei jeder asymptomatischen Frau eine Zystoskopie durchführen, fände man bei sehr vielen eine mehr oder weniger ausgeprägte Metaplasie des Trigonums. Dies bestätigt, dass eine Metaplasie harmlos ist. Eine gesunde Frau würde jedoch niemals eine Zystoskopie durchführen lassen, weshalb dieser Befund nicht auffällt, während diejenigen, die sich einer Zystoskopie unterziehen, stets urologische Symptome aufweisen. Folglich wird die Metaplasie fälschlicherweise für die berichteten Beschwerden verantwortlich gemacht.
So wird die Diagnose einer „Trigonitis“ gestellt (wobei die Endung „-itis“ auf eine Entzündung hinweist), obwohl keine Anzeichen für eine Entzündung vorliegen. Diese wird dann mit entzündungshemmenden Medikamenten, Kortison und Elektrokoagulation behandelt – obwohl diese Maßnahmen überhaupt nicht notwendig sind.
Konventionen für Mitglieder
Die Urologen Larosa, Facchini, Pozzoli und Monica schreiben:
„...Die Begriffe nicht-keratinisierende Plattenepithelmetaplasie oder vaginale Metaplasie des Trigonums sind unangemessene “Etiketten” und drücken unsere Unfähigkeit aus, das Vorhandensein von Vaginalepithel auf der Schleimhaut des Trigonums oder der Harnröhre als normalen Zustand zu erkennen. Dieses Unvermögen war der Hauptgrund für die Prägung von zystoskopischen Begriffen wie ‚Trigonitis‘ oder ‚Zerviko-Trigonitis‘ oder anatomopathologischen Bezeichnungen wie ‚Plattenepithelmetaplasie‘ oder ‚vaginale Metaplasie des Trigonums‘. Stattdessen sollten wir einfach von einem normalen Befund von Plattenepithel sprechen.
Sehr oft haben wir in der Vergangenheit bequeme Etiketten verwendet, um Patientinnen mit Symptomen wie vermehrtem und plötzlichem Harndrang, suprapubischen oder urethralen Schmerzen als an Zerviko-Trigonitis leidend zu diagnostizieren – in Fällen, in denen wir keine klare organische Ursache (Infektionen, Tumore, mechanische oder funktionelle zerviko-urethrale Obstruktionen usw.) identifizieren konnten.“
„Im Jahr 2002 wurde ich, immer vom selben Urologen betreut, einer Diathermokoagulation wegen einer vermuteten Metaplasie des vesikalen Trigonums unterzogen. Kurz gesagt: kein Erfolg – die Blasenentzündungen traten weiterhin regelmäßig auf.“
Giada, 14.05.2011 (cistite.info)
Leukoplakie
Die normale und nicht pathologische Metaplasie kann sich als Reaktion auf wiederholte infektiöse, hormonelle, entzündliche und mechanische Reize in keratinisiertes Gewebe umwandeln. Das bedeutet, dass es hart und verdickt wird sowie an Elastizität verliert– dies nennt man Leukoplakie. Leukoplakie wird häufig bei Patientinnen und Patienten mit chronischen oder interstitiellen Blasenentzündungen, Blasensteinen, bei Trägern eines Dauerkatheters sowie bei Personen mit Vitamin-D-Mangel festgestellt.
Der Begriff Leukoplakie (auch Leukoplasie genannt) bedeutet „weiße Plaques“. Das neu gebildete Gewebe zeigt sich typischerweise weiß, verdickt und leicht erhöht. Unter dieser Schicht der Leukoplakie ist die Schleimhaut oft angegriffen (erodiert), manchmal blutend und durchsetzt mit entzündlichen Substanzen, die sogar bis zur darunterliegenden Muskelschicht vordringen und dort die Zellstruktur verändern können. Auch das Gewebe zwischen den einzelnen Plaques ist gereizt und geschädigt. Die Verdickung der Blasenwand kann dabei bis zu 3 cm erreichen.
„Ihr sagt, ihr wisst nicht, was Leukoplakie ist... Ich kann versuchen, euch zu erklären, was mir mein Arzt und der Urologe dazu gesagt haben. Leukoplakie oder Leukoplasie (griechisch leukós bedeutet „weiß“) ist eine Gewebebildung, die sich in der Blase nach wiederholten entzündlichen Episoden entwickelt, zum Beispiel durch Blasenentzündungen. Mein Arzt hat mir erklärt (und ich gebe es in meinen eigenen Worten wieder), dass die Blasenwand aus drei Zellschichten besteht. Die oberflächlichsten Zellen haben die Aufgabe, sich ständig zu erneuern, das heißt, sie lösen sich und sterben schnell ab, um die Blase kontinuierlich zu reinigen. Während einer Infektion sterben diese Zellen jedoch schneller ab, als sie sich regenerieren können. Damit die Schleimhaut nicht stellenweise „unbedeckt“ bleibt, ersetzt der Körper sie durch widerstandsfähigere Zellen aus einer tieferen Schicht.
Diese Zellen sind verhornt (und daher auch weiß). Da sie robuster sind, widerstehen sie den ständigen Angriffen von Bakterien (wie es bei wiederkehrenden Blasenentzündungen der Fall ist) und sterben nicht so leicht ab wie die anderen.“
Madda76, 07.03.2009 (cistite.info)
Die Leukoplakie des Trigonums ist ein äußerst häufiger Befund bei Frauen, die sich einer Zystoskopie und Biopsie unterziehen. Wenn die Verhornung nicht übermäßig stark ausgeprägt ist, kann sich die Leukoplakie mit dem Abklingen der Entzündung zurückbilden. Je weiter der Verhornungsprozess fortgeschritten ist, desto irreversibler wird die Leukoplakie. Leukoplakie wird als präkanzeröse Läsion betrachtet, da sie im Vergleich zu einer normalen Metaplasie ein höheres Potenzial zur Umwandlung in ein Plattenepithelkarzinom aufweist. Es ist jedoch wichtig zu betonen, dass Blasenkrebs bei Frauen mit einer Häufigkeit von etwa 1 zu 100.000 auftritt. Von diesen wenigen Fällen haben nur 2% ein Plattenepithelkarzinom, d. h. ein Karzinom, das aus leukoplasmatischen Gewebe entsteht. Die restlichen 98% der Blasentumore entwickeln sich aus Gewebe ohne Leukoplakie (also aus ganz “normalem” Übergangsepithel). Angesichts der geringen Häufigkeit von Plattenepithelkarzinomen in der Blase und der gleichzeitig sehr häufigen Diagnose von Leukoplakie bei Frauen, die sich einer Zystoskopie unterziehen, ist die übermäßige Besorgnis über das krebserregende Potenzial dieser Blasenveränderung unbegründet.
Einige Autoren sind der Ansicht, dass die Symptome der Leukoplakie denen einer bakteriellen Blasenentzündung ähneln und dass sie die Beschwerden in Fällen einer negativen Urinkultur erklären können. Andere hingegen behaupten, dass Leukoplakie lediglich eine Bequemlichkeitsdiagnose sei, die gestellt wird, wenn keine andere Ursache für die angegebenen Symptome der Patientin gefunden werden kann.
Befürworter der symptomatischen Leukoplakie neigen dazu, diese zunächst mit intravesikalen Instillationen von entzündungshemmenden Medikamenten, Kortison und Silbernitrat zu behandeln. Falls diese Maßnahmen nicht wirksam sind, wird die chirurgische Entfernung der leukoplastischen Läsion in Erwägung gezogen.
Anhänger der Theorie, dass Leukoplakie asymptomatisch, häufig und harmlos ist, raten hingegen davon ab, diese Läsion zu behandeln. Sie halten eine chirurgische Entfernung für unnötig und potenziell schädlich. Solange die Ursache, die zur Entwicklung der Leukoplakie geführt hat, nicht beseitigt wird, neigt sie nämlich dazu, nach einer kürzeren oder längeren Zeit erneut aufzutreten. Zudem besteht das Risiko, dass das operierte Gewebe steifer, vernarbt, weniger elastisch sowie anfälliger für Infektionen wird, da es seine natürlichen Schutzmechanismen verliert. Andererseits ist es wahr, dass auch leukoplastisches Gewebe geschädigt ist. Doch während sich eine Leukoplakie zurückbilden kann, bleibt eine Narbe für immer bestehen.
Wer hat nun recht? Letztendlich bleibt uns nur, auf die Erfahrungsberichte von Frauen mit Leukoplakie des Trigonums zu vertrauen.
„Viele Ärzte raten davon ab, die Leukoplakie mit dem Laser zu veröden, weil sich der Prozess bei wiederkehrenden Blasenentzündungen einfach wiederholen kann. Es wäre also sinnlos, sich einem Eingriff (auch wenn er ambulant durchgeführt wird) zu unterziehen, wenn die Leukoplakie schon nach einem Monat erneut auftreten kann und zudem keine ernsthaften Schäden verursacht. Falls ihr lest, dass sie als präkanzeröse Veränderung gilt, macht euch keine Sorgen, denn das stimmt nicht! Das hat mir mein Urologe versichert (ehemaliger Chefarzt meiner Stadt ... also sollte er das wissen!!!).
P.S. Ich weiß das alles, weil ich selbst eine trigonale Leukoplakie habe (typisch bei wiederkehrenden Blasenentzündungen!).“
Madda76, 07.03.2009 (cistite.info)
„Die Verödung des Trigonums war einer der vielen nutzlosen Versuche einer verzweifelten Frau, die völlig am Ende ihrer Kräfte war. Ehrlich gesagt, glaube ich, dass diese Methode mittlerweile nicht mehr angewendet wird – oder zumindest hoffe ich das.
Ich denke, dass sie die darunterliegenden Nerven in der Blase noch mehr reizt und die Entzündung dadurch nur verstärkt. Deshalb rate ich dir dringend davon ab!
Außerdem ist nicht einmal klar, was genau mit dieser Methode erreicht werden soll. Sie sollte eigentlich die oberste Gewebeschicht „abbrennen“, damit sich darunter eine neue, gesunde Schicht bilden kann. Doch offenbar funktioniert das bei der Blasenwand nicht so, sondern macht sie nur anfälliger und empfindlicher.“
Bedelia67, 27.10.2009 (cistite.info)
„Mein Urologe hat mir ausdrücklich davon abgeraten, die Leukoplakien zu veröden, da sie sich ohnehin dazu tendieren, sich neu zu bilden. Außerdem hat er mir gesagt, dass die Theorie ihrer präkanzerösen Eigenschaft mit äußerster Vorsicht zu betrachten ist. Mit anderen Worten: Leukoplakie ist bei Frauen mit wiederkehrenden Blasenentzündungen sehr häufig – wenn sie tatsächlich Blasenkrebs verursachen würde, dann hätten wir ihn ja alle!
Es gibt widersprüchliche Meinungen darüber, ob man sie entfernen sollte oder nicht ... aber die Erfahrung (wie auch deine) zeigt, dass sie zurückkommen – und zwar garantiert!“
Madda, 07.03.2009 (cistite.info)
„Bei meiner ersten Blasenspiegelung wurde eine Leukoplakie festgestellt. Mir wurden zehn Instillationen mit Silbernitrat empfohlen, doch ich habe die Behandlung nach der zweiten Sitzung abgebrochen, weil sie sehr starke brennende Schmerzen verursachte. In der Klinik gab es viele andere Frauen, die die komplette Silbernitrat-Therapie durchgezogen haben. Wenn das nicht geholfen hat (was ziemlich wahrscheinlich war), wurde eine chirurgische Entfernung der Leukoplakie empfohlen. Ich bin vorher abgehauen!
Später habe ich in der öffentlichen Klinik eine Frau getroffen, die sowohl die Silbernitrat-Behandlung als auch die operative Entfernung durchführen ließ. Sie war völlig verzweifelt … Sie erzählte mir, dass nicht nur ihre Symptome schlimmer wurden, sondern dass danach auch noch eine Harninkontinenz eingetreten war– sie konnte ohne Windel gar nicht mehr aus dem Haus gehen.
(...) Später fragte ich Dr. Porru und er sagte mir, dass sie diese Methode schon seit Jahren nicht mehr anwenden, weil sie erkannt haben, dass die Leukoplakie immer wiederkommt und keine wirkliche Besserung bringt.
Er meinte auch, dass Leukoplakien bei vielen Patientinnen mit interstitieller Zystitis während einer Blasenspiegelung festgestellt wurden.
Ich hoffe, meine Erfahrung war hilfreich.
P.S. Falls es sich wirklich um eine präkanzeröse Veränderung handeln würde, dann wäre ich nach sechs Jahren wahrscheinlich nicht mehr hier.“
Mariluna, 16.02.2010 (cistite.info)
Quellenverzeichnis
- “La percezione del dolore pelvico: fattori predittivi e implicazioni cliniche” A. Graziottin, Lettura magistrale, 56° Convegno della Società degli Urologi del Nord Italia (SUNI), Saint Vincent (AO), 25-27 ottobre 2007
- “Fisiologia del dolore” www.wikipedia.org
- “I leucotrieni (parte seconda)” G. Bartolozzi. . Medico e Bambino pagine elettroniche 2008; 11(3) http://www.medicoebambino.com/?id=OS0803_10.html
- “Manuale di chirurgia generale vol II” G. Fegiz, D. Marrano, U. Ruberti, Piccin 1996
- “Cronologia di una scoperta” R. L. Montalcini, 2009, Baldini Castoldi Dalai, pagg 99/104
- “Metodologia diagnostica: semeiotica medica e diagnosi differenziale” C. Sacchetti, Piccin 1991, pagg 136-144
- “Recenti acquisizioni in tema di neuropatie cutanee allodinie, vestibolodinia e fibromialgia“ C. Torresani, Università degli Studi di Parma
- “Il dolore” AIST (associazione italiana per lo studio della terapia del dolore e dell’ipnosi clinica)
- “Dalla lateralità emisferica ai neuroni specchio,un nuovo paradigma per la nuova ipnosi” C. Antonelli, M. Luchetti, acta anaesthesiologica italica vol.58 n. 4, 2007, La Garangola - Padova (pag.376 – 400)
- “Nonpharmacological and noninvasive Management of Pain: Phisical and Psycological Modalities” M. P. Brugnoli, A. Norsa, La Grafica Editrice. 2006
- “Valutazione del ruolo della batteriuria asintomatica nella prevenzione delle recidive sintomatiche nelle giovani donne affette da UTI ricorrenti...” F. Meacci, T. Cai, N. Mondaini, L. G. Luciani, D. Tiscione, G. Malossini, S. Mazzoli, R. Bartoletti, 84°congresso nazionale SIU, Roma 23-26 ottobre 2011
- “Medicina preventiva e riabilitativa” A. Zangara, Piccin, 1996, pagg 491-494
- “Segni e sintomi della medicina d'emergenza” S. R. Votey, M. A. Davis, Elsevier Masson, 2008, pagg 39/40
- “Diagnostica per immagini dell'apparato urogenitale” L. Grazioli, Springer editore, 2008, pagg 146-148
- “Manuale Merck per medici” http://www.msd-italia.it/altre/geriatria/sez_12/sez12_100.html
- “Manuale di citopatologia” A. Vecchione, Piccin editore
- “Anatomia patologica clinica” M. Raso, Vol II, Piccin editore
- “Cistite pseudomembranosa: ha senso parlarne ancora oggi?” M. Larosa, F. Facchini, G.L. Pozzoli, B. Monica. Dagli atti del 56° convegno nazionale di Saint Vincent della società degli urologi del nord italia. Volume 75 n. 2, S-10
- “tumori della vescica” da www.urologiaverona.net/patologia/tumori/tum_vescica.htm