Eine bakterielle Blasenentzündung sollte idealerweise mit natürlichen Heilmitteln behandelt werden. Eine übermäßige Anwendung von Antibiotika erhöht nur die Resistenzbildung der Bakterien sowie das Risiko für erneute Infektionen und kann durch Fluorchinolone sogar zu Beckenneuropathien führen.
Wie man bakterielle Blasenentzündungen mit natürlichen Heilmitteln behandelt
Es kann jedoch vorkommen, dass natürliche Therapien nicht ausreichen oder dass von Anfang an eine Antibiotikabehandlung notwendig ist – beispielsweise bei einer Niereninfektion oder bei Patienten nach einer Nierentransplantation. In solchen Fällen ist es wichtig, das richtige Antibiotikum basierend auf dem Antibiogramm auszuwählen.
- Was ist ein Antibiogramm?
- Wie liest man ein Antibiogramm?
- Wie wählt man das richtige Antibiotikum aus?
- Breakpoint-Index
Was ist ein Antibiogramm?
Das Antibiogramm (ABG) ist ein Labortest, der die wirksamsten Antibiotika gegen den im Kulturtest nachgewiesenen Bakterienstamm bestimmt. Dieser Test kann auf verschiedene Weisen durchgeführt werden, darunter Urinkultur, vaginaler Abstrich, Blutkultur, Bronchialaspirat oder Nasensekret.
Die Analyse besteht darin, verschiedene Arten von Antibiotika in bestimmten Konzentrationen mit Bakterienproben aus den infizierten Flüssigkeiten des Patienten in Kontakt zu bringen. Dafür werden die Antibiotika auf einen „Nährboden“ aufgetragen, der entweder eine mit Bakterien besetzte Scheibe (Diffusionsmethode) oder eine Flüssigkeit, der sogenannte „bakterielle Nährboden“ (Verdünnungsmethode), sein kann. Diese Nährböden werden dann für etwa 24 Stunden bei einer für das Wachstum idealen Temperatur von 35–37 °C aufbewahrt. Aus diesem Grund verlängert sich die Wartezeit auf das Ergebnis, wenn die Urinkultur positiv ist.
Nach Ablauf dieser Zeit wird überprüft, ob und wie stark sich die Bakterien bei Kontakt mit den verschiedenen Antibiotikakonzentrationen vermehrt haben.
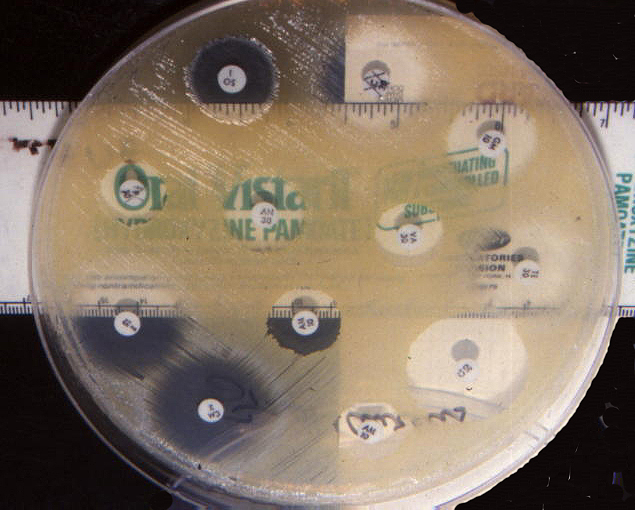
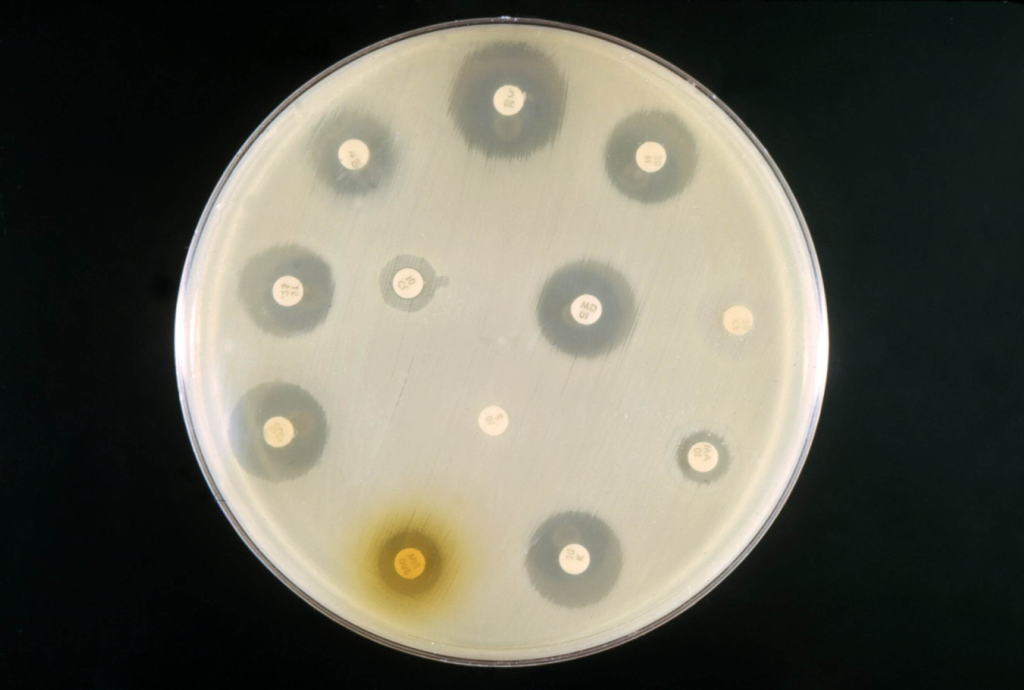
Bei der Methode mit den Testscheiben wird der Hof gemessen, der sich um den Punkt bildet, an dem das Antibiotikum aufgetragen wurde. Je größer die Hemmzone, desto empfindlicher ist das Bakterium gegenüber diesem bestimmten Antibiotikum.
Hemmzone von 1–9 Millimetern: resistentes Bakterium
Hemmzone von 10–18 Millimetern: Bakterium mit mittlerer Resistenz
Hemmzone von 19–30 Millimetern: empfindliches Bakterium
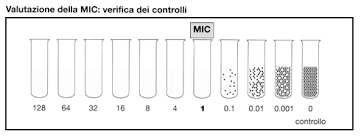 Bei der Methode mit dem Nährboden in Flüssigkultur wird die Trübung des Flüssigkeitsmediums in verschiedenen Röhrchen mit steigenden Antibiotika Konzentrationen bewertet. Je trüber die Flüssigkeit ist, desto stärker hat sich das Bakterium vermehrt und zeigt damit eine geringe Empfindlichkeit gegenüber diesem Antibiotikum. Das erste klare Röhrchen zeigt die Mindestkonzentration des Antibiotikums an, die das Wachstum des Bakteriums hemmt (MHK-Minimale Hemmkonzentration). Unterhalb dieser Konzentration werden die Bakterien nicht abgetötet. Basierend auf dem MHK-Wert wird bestimmt, wie resistent oder empfindlich das nachgewiesene Bakterium gegenüber den getesteten Antibiotika ist.
Bei der Methode mit dem Nährboden in Flüssigkultur wird die Trübung des Flüssigkeitsmediums in verschiedenen Röhrchen mit steigenden Antibiotika Konzentrationen bewertet. Je trüber die Flüssigkeit ist, desto stärker hat sich das Bakterium vermehrt und zeigt damit eine geringe Empfindlichkeit gegenüber diesem Antibiotikum. Das erste klare Röhrchen zeigt die Mindestkonzentration des Antibiotikums an, die das Wachstum des Bakteriums hemmt (MHK-Minimale Hemmkonzentration). Unterhalb dieser Konzentration werden die Bakterien nicht abgetötet. Basierend auf dem MHK-Wert wird bestimmt, wie resistent oder empfindlich das nachgewiesene Bakterium gegenüber den getesteten Antibiotika ist.
Wie liest man ein Antibiogramm?
Im Antibiogramm erscheint neben dem Namen jedes getesteten Antibiotikums ein „R“, „S“ oder „I“.
Das „S“ (sensibel) bedeutet, dass das Bakterium bereits bei der niedrigsten Dosierung empfindlich auf das getestete Antibiotikum reagiert.
Das „I“ (intermediär) zeigt an, dass das Bakterienwachstum nur bei der maximal empfohlenen Dosis gehemmt wird.
Das „R“ (resistent) bedeutet, dass das Bakterium selbst bei der höchsten getesteten Konzentration nur eine geringe Empfindlichkeit zeigt. Falls dies das einzige verfügbare Antibiotikum wäre, müsste entweder die Dosierung erhöht oder die Einnahmezeit verlängert werden.
Wenn das Bakterium zum Beispiel empfindlich auf Furantoin ist, wird neben dem Namen des Antibiotikums ein „S“ erscheinen. Falls es hingegen resistent gegenüber Penicillinen ist, wird daneben ein „R“ stehen.
Falls die Methode mit den Testscheiben (Diffusionsmethode) verwendet wurde, zeigt das Antibiogramm lediglich „S“ (sensibel), „I“ (intermediär) oder „R“ (resistent) an, basierend auf der Größe der im Labor gemessenen Hemmzone. Der genaue Grad der Empfindlichkeit gegenüber den getesteten Antibiotika wird nicht angegeben.
Falls hingegen die Verdünnungsmethode mit Flüssigkultur verwendet wurde, wird im Antibiogramm der MHK-Wert mit den jeweiligen Empfindlichkeitswerten für jedes getestete Antibiotikum angegeben.
Wie wählt man das richtige Antibiotikum aus?
Wenn die MHK-Werte vorliegen, ist es eine gängige Praxis, das Antibiotikum mit dem niedrigsten MHK-Wert unter den als „sensibel“ (S) eingestuften Antibiotika auszuwählen. Doch genau das ist ein großer Fehler!
Die im Labor ermittelte MHK spiegelt nämlich nicht die tatsächliche klinische Wirksamkeit eines Medikaments wider. Diese hängt von vielen menschlichen Faktoren ab – insbesondere davon, ob das Antibiotikum das infizierte Organ in ausreichender Konzentration erreicht (bei einer bakteriellen Blasenentzündung also die Harnblase).
Ein Beispiel
Nehmen wir ein Antibiotikum mit einer niedrigen MHK (also scheinbar sehr wirksam), das jedoch nicht über die Nieren, sondern über die Leber ausgeschieden wird (z. B. Augmentin). Dadurch gelangt es nur in geringen Mengen in die Harnwege.
Vergleichen wir es mit einem anderen Antibiotikum, das eine deutlich höhere MHK hat (also scheinbar weniger wirksam ist), aber vollständig über den Urin ausgeschieden wird (z. B. Neofuradantin) und seine Wirkung hauptsächlich in den Harnwegen entfaltet.
Hier ist klar, dass das zweite Antibiotikum trotz der höheren MHK in diesem Fall viel wirksamer sein wird.
Die auf dem Antibiogramm angegebenen MHK-Werte sollten daher nicht einfach „vertikal“ zwischen den getesteten Medikamenten verglichen werden, um das mit dem niedrigsten MHK auszuwählen. Die Wahl des wirksamsten Antibiotikums sollte auf mehreren Parametern basieren, die zusammen in den sogenannten “Breakpoint-Index” einfließen.
Breakpoint-Index
Bei der richtigen Wahl eines Antibiotikums sollten alle möglichen Faktoren berücksichtigt werden, die seine Wirksamkeit beeinflussen können – nicht nur die im Antibiogramm angegebene MHK. Diese Parameter umfassen:
- Die Pharmakokinetik und Pharmakodynamik des Antibiotikums (also wie es aufgenommen, verteilt, verstoffwechselt, an Rezeptoren und Gewebe wirkt und wieder ausgeschieden wird).
- Die Art der antibakteriellen Wirkung (wenn es bakteriostatisch ist, hemmt es die Vermehrung und benötigt daher eine längere Einnahmedauer, wenn es bakterizid ist, tötet es die Bakterien direkt ab und benötigt eine kürzere Einnahmezeit).
- Den Ausscheidungsweg
- Den Zustand des Darms des Patienten
- Die Erkrankung, für die es eingenommen wird
- usw.
Viele dieser Variablen fließen in einen Index ein, der als Breakpoint bezeichnet wird. Die Breakpoints werden jährlich vom EUCAST (European Committee on Antimicrobial Susceptibility Testing) definiert und aktualisiert. Dabei werden die im Labor erzielten antibakteriellen Ergebnisse (die MHK oder die Größe des Hemmhofs) mit den tatsächlichen Behandlungsergebnissen beim Patienten (dem tatsächlichen Heilungsverlauf der Infektion) verglichen. Das Verhältnis zwischen diesen beiden Daten liefert eine numerische Referenzgröße, die in ganz Europa gültig ist. Die MHK sollte immer im Zusammenhang mit diesem Index bewertet werden.
Je größer der Unterschied zwischen der im Antibiogramm ermittelten MHK und dem zugehörigen Breakpoint-Index, desto wirksamer ist das Antibiotikum.
Ein Beispiel
Nehmen wir zwei Antibiotika: Das erste hat eine MHK von 0,5 mg/l und einen klinischen Breakpoint von 2 mg/l. Das zweite hat eine MHK von 2 mg/l, aber einen Breakpoint von 16 mg/l. Das zweite Antibiotikum wäre die bessere Wahl. Dieser „Abstand“ zwischen MHK und Breakpoint entscheidet maßgeblich über die Therapieauswahl – idealerweise sollte jedes Labor diese Werte im Antibiogramm angeben.
Leider ist es (noch) selten, dass in Antibiogrammen der Breakpoint-Index für jedes getestete Antibiotikum angegeben wird. Ebenso ist es (noch) selten, dass medizinisches Fachpersonal diesen Index bei der gezielten Auswahl der am besten geeigneten Antibiotikatherapie berücksichtigt.
Falls die Breakpoint-Indizes nicht im Antibiogramm angegeben sind, können sie in den entsprechenden Tabellen auf der offiziellen Website des EUCAST nachgeschlagen werden (auch wenn es nicht ganz einfach ist, sich darin zurechtzufinden).